“Puntos negros” de la asistencia a la población infantojuvenil en Atención Primaria en España (segunda parte)
Concepción Sánchez Pinaa, Narcisa Palomino Urdab, Elisa de Frutos Gallegoc, Carlos Valdivia Jiménezd, S Lorente Garcíae, JV Bernad Usozf, Trinidad Álvarez de Laviada Mulerog, M.ª Dolores Cantarero Vallejoh, Teresa Valls Duráni, R González Cerveraj
aPediatra. CS San Andrés. Madrid. España.
bCS Salvador Caballero. Granada. España.
cPediatra. ABS Raval Nord. Barcelona. España.
dPediatra. CS Los Boliches. Fuengirola. Málaga. España.
ePediatra. CS de Totana. Totana. Murcia. España.
fPediatra. CS Gonzalo de Berceo. Logroño. España.
gPediatra. Consultorio Auxiliar Barrio de la Luz. Xirivella. Valencia. España.
hPediatra. CS de Illescas . Toledo. España.
iPediatra. Servicio de Pediatría. C.S. Val Miñor. Nigrán. Pontevedra. España.
jPediatra. CS Don Benito Oeste. Don Benito. Badajoz. España.
Correspondencia: C Sánchez. Correo electrónico: conchasanchezpina@gmail.com
Cómo citar este artículo: Sánchez Pina C, Palomino Urda N, de Frutos Gallego E, Valdivia Jiménez C, Lorente García S, Bernad Usoz JV, et al. “Puntos negros” de la asistencia a la población infantojuvenil en Atención Primaria en España (segunda parte). Rev Pediatr Aten Primaria. 2011;13:e1-e14.
Publicado en Internet: 06-04-2011 - Número de visitas: 19987
Resumen
Introducción: la Junta Directiva de la Asociación Española de Pediatría de Atención Primaria (AEPap) nos planteamos realizar un análisis comparativo de la situación de la asistencia a la población infantojuvenil en Atención Primaria en las distintas comunidades autónomas españolas a través de los datos aportados por las diferentes sociedades autonómicas federadas. En este artículo se expone la segunda parte del estudio.
Material y métodos: en la primavera de 2010 realizamos una encuesta utilizando la tecnología de la Web 2.0 a 16 pediatras expertos conocedores de la situación de la asistencia a la población infantojuvenil en España, uno por cada una de las comunidades autónomas federadas en la AEPap. Han contestado a 39 preguntas consensuadas seleccionadas que buscaban diferencias organizativas y asistenciales intercomunitarias.
Resultados: se han encontrado importantes discrepancias en la manera de organizar las consultas de Atención Primaria entre las distintas regiones que generan inequidades para los niños, sus familias y los profesionales.
Discusión y conclusiones: hemos denominado “puntos negros” a las características más desfavorables, como plazas de Pediatría de Atención Primaria cubiertas por profesionales sin la especialidad, escasez de Enfermería Pediátrica, horarios de trabajo vespertinos, sueldos bajos y dificultades en el acceso a Internet. Las comunidades más deficientes en la calidad de la asistencia pediátrica son Andalucía y Madrid, con tres de estos puntos negros; las siguen Cataluña y Murcia con dos. Corresponde a la Administración sanitaria mejorar estas diferencias o se crearán divergencias insalvables en los recursos adjudicados a la asistencia sanitaria de los niños y adolescentes en función del lugar donde residan.
Palabras clave
● Atención Primaria ● Desigualdades en salud ● Encuesta de salud ● Enfermería pediátrica ● España ● Práctica profesionalIntroducción
En la Junta Directiva de la Asociación Española de Pediatría de Atención Primaria (AEPap), nos planteamos realizar un análisis comparativo de la situación de la asistencia infantojuvenil en Atención Primaria (AP) en las distintas organizaciones sanitarias autonómicas. Queríamos conocer y comparar las diversas maneras generadas por las Administraciones regionales de planificar los servicios pediátricos en AP desde la transferencia de la asistencia sanitaria a las comunidades autónomas (CCAA).
Para hacer más cómoda la lectura de este estudio, lo hemos dividido en dos partes; en la primera parte, previamente publicada en esta revista1, se han comentado el material y los métodos, los resultados, la discusión de las características de los cupos, los contratos, los agrupamientos, la coordinación, la Enfermería Pediátrica, las relaciones con el resto de los profesionales de los equipos y los horarios de trabajo, y las conclusiones de esa primera parte. En este segundo artículo, expondremos los resultados y la discusión referidos a las guardias, el acceso a la formación, la visibilidad de nuestro colectivo, la libre elección de profesional, la informatización, las recetas electrónicas y las diferencias salariales. Es en esta parte donde mostramos el resto de puntos negros y los clasificamos por CCAA, objetivo final de este estudio.
Material y métodos
En mayo y junio de 2010 realizamos una encuesta usando las herramientas y recursos de la Web 2.0 a 16 vocales de la Junta Directiva de la AEPap. Valoramos en el foro virtual del grupo las posibles diferencias asistenciales y organizativas intercomunitarias que valdría la pena investigar. Creamos un formulario utilizando la tecnología de documentos de Google y redactamos una encuesta de 39 preguntas. Enviamos 16 formularios por correo electrónico a los 16 presidentes u otros miembros de las juntas directivas de las 16 asociaciones y sociedades federadas integradas en la AEPap; únicamente faltó la información de Cantabria y de Ceuta y Melilla, al no estar integrados sus pediatras de AP (PAP) en nuestra asociación.
Las respuestas recogidas en nuestro cuestionario son aportaciones basadas en los datos de los que se tiene conocimiento en la fecha que se realizó la encuesta, pudiendo en algunas circunstancias (datos no públicos o no cuantificados) ser estimaciones aproximadas o haber variado en la fecha que se publique este estudio. El material y los métodos están expuesto en su totalidad en la primera parte de este estudio1.
Resultados
Jornada no asistencial: el tiempo en agenda contemplado para otras actividades no asistenciales oscila entre el 10 y el 25% en la mayoría de las CCAA (10% en Andalucía, Aragón, Castilla-La Mancha y País Vasco, 15% en Baleares, Castilla y León y La Rioja, 20% en Madrid y Murcia, y 25% en Galicia). Tanto en las que han referido este porcentaje de jornada como en el resto de CCAA, el tiempo de la jornada dedicado a actividad no asistencial es variable en función de la demanda y la presión asistencial.
Jornada laboral en sábado: en ocho de las CCAA encuestadas (Castilla-La Mancha, Castilla y León, Cataluña, Galicia, Murcia, Navarra, País Vasco y Valencia) hay bastante variabilidad, siendo obligatorio trabajar ocasionalmente en jornada de sábado. En el resto, los pediatras no tienen jornada laboral en sábado.
Guardias en AP: en la mayoría de los centros sanitarios que prestan atención sanitaria fuera del horario habitual de consulta en nuestro país no se contempla la presencia de pediatras en su plantilla. Solo en las comunidades de Cataluña, Castilla y León, Galicia y Murcia realizan guardias los sábados dependiendo de la zona en la que trabajen. En Castilla y León hay zonas en que se realizan también guardias en domingos y festivos.
Salientes de guardias realizadas por PAP en el ámbito hospitalario: en La Rioja, los salientes de guardias de los PAP los cubren profesionales procedentes del ámbito hospitalario; en Murcia, profesionales de AP a cargo del presupuesto del hospital, y en Canarias, profesionales de AP a cargo de atención especializada. En el resto de comunidades la situación es muy variable predominando la inexistencia del saliente de guardia (Madrid, Navarra, País Vasco), y que el saliente sea cubierto por el resto de pediatras del equipo, lo que supone mayor carga de trabajo para ellos.
Urgencias/sin cita: la atención a los pacientes que acuden en busca de atención sanitaria sin haber concertado cita previamente se resuelve de manera homogénea en todo el territorio nacional: se atienden por su pediatra si está en horario laboral, o por el resto de pediatras que estén en el centro, en caso contrario. En los centros en los que hay equipos de atención continuada suelen atender ellos a estos enfermos al igual que el resto de urgencias que se presenten.
Formación: el tiempo específico para actividades formativas pediátricas dentro del horario laboral es muy variable. Las comunidades de Murcia y Valencia refieren una hora a la semana para esta actividad; Castilla y León, dos horas al mes; Baleares, una hora al mes, y el resto no especifican el tiempo dedicado a este concepto, por su escasez y/o eventualidad.
Facilidades para asistir a otras actividades formativas fuera del centro (reuniones, cursos, jornadas, congresos): los profesionales de Asturias, Baleares, Canarias, Cataluña, La Rioja y Madrid disponen de un número de cinco a nueve días al año de formación. Menos tiempo (3-5 días anuales) se permite en Castilla-La Mancha, Castilla y León, Galicia, Extremadura, Murcia, País Vasco y Valencia. En Andalucía, tres días al año, y en Aragón no se contempla. En algunos casos, esta actividad formativa es sustituida si hay presupuesto, pero lo más habitual es que se realice a expensas del aumento de la carga laboral para el resto de compañeros.
Sustitución para otras actividades programadas desde la sanidad pública: en cinco comunidades (Aragón, Asturias, Baleares, Canarias y Murcia) suelen sustituirse. En otras cinco no (Andalucía, Extremadura, Galicia, La Rioja y País Vasco). El resto intentan sustituir en la medida de lo posible.
Accesibilidad a las consejerías: en cinco comunidades (Asturias, Madrid, Cataluña, La Rioja y Navarra) hay accesibilidad a la Consejería de Salud, en el resto se puede acceder pero con diversos matices, como por ejemplo en Castilla y León en donde hay facilidad para expresar problemas pero no para negociar soluciones. En Galicia, manifiestan que no es fácil. En el País Vasco es en la única comunidad que manifiestan tener reuniones periódicas con la Consejería. La mayoría de comunidades expresan que la accesibilidad a las Consejerías no es fácil y está más en función de las necesidades de la Consejería que de las propias asociaciones.
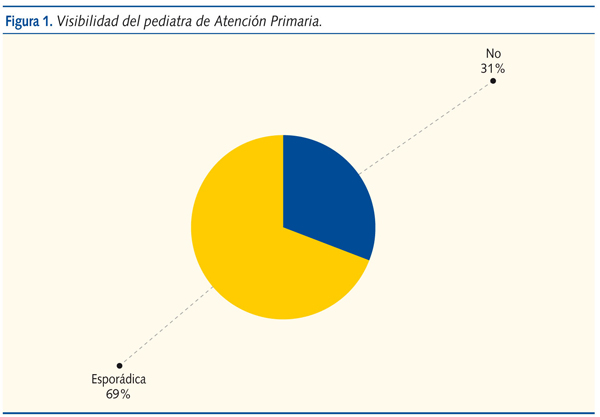
Visibilidad de la PAP a través de la representación de las sociedades de Pediatría de Atención Primaria en organismos oficiales: Asturias es la única comunidad que manifiesta tener visibilidad en organismos oficiales, tiene un grupo de Coordinación Pediátrica en la región, además de representantes en algunos comités. En cuatro comunidades: Castilla-La Mancha, Baleares, La Rioja y Galicia manifiestan que la visibilidad es nula. En Madrid están representadas en una comisión científico-técnica que se reúne periódicamente. En Andalucía, Cataluña y Navarra la presencia es puntual, difícil y manifiestan que esta en general tiene poca repercusión. En Valencia y País Vasco están como parte de los grupos de trabajo. En el resto de las comunidades existe algún miembro en algún comité. Como conclusión, hay cuatro comunidades que manifiestan que no hay visibilidad de la Pediatría en los órganos decisorios y el resto que es relativa, puntual y depende de los responsables de los distritos sanitarios y de los diferentes estamentos de la sanidad (figura 1).
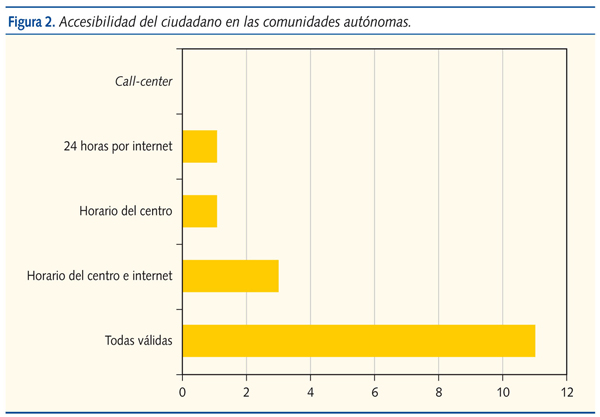
Accesibilidad del ciudadano al centro de AP: en 11 comunidades los ciudadanos tienen posibilidad de pedir cita con el pediatra durante el horario de apertura del centro, las 24 horas del día por Internet y a través del call-center. En Navarra el acceso es contactando con del centro de salud y en Asturias, País Vasco y Galicia durante el horario de apertura del centro y 24 horas por Internet. En la Comunidad Valenciana además del horario del centro y de 24 horas por Internet se da hora por SMS (figura 2).
Libre elección de pediatra, médico de familia, enfermero/a, y hospital: en todas las comunidades hay libre elección de pediatra y médico de familia. En Castilla-La Mancha, Cataluña, La Rioja y Navarra también hay libre elección de enfermera/o. En Andalucía, Asturias, Cataluña, y Valencia se puede elegir hospital. En Madrid hay intención de implantar la libre elección de enfermera/o y de hospital a lo largo de 2010. No hay ninguna comunidad en la que no se pueda elegir libremente a algún profesional.
Ámbito de la libre elección del profesional: la denominación territorial que abarca una zona de salud difiere según CCAA, por lo que este dato podría no estar bien interpretado. En 14 CCAA, la libre elección se realiza dentro de la zona o área básica de salud. De estas, en cuatro (Asturias, Castilla-La Mancha, La Rioja y Baleares) se puede cambiar de zona si el profesional lo autoriza. En Cataluña, la elección es libre en toda la comunidad, aunque se priorice que los usuarios sean de la zona y se excluye la atención domiciliaria para los paciente fuera de la zona de influencia. En Madrid y Valencia existe el proyecto de extender la libre elección a toda la comunidad.
Informatización de las historias clínicas: las historias clínicas están informatizadas en 13 CCAA. En Extremadura y Galicia se está implantando y en Castilla y León está implantada, pero con grandes deficiencias.
Acceso a Internet: existe acceso a Internet desde las consultas de AP en todas las CCAA, aunque dicho acceso está restringido a determinadas Web en Valencia y muy restringido en Andalucía y Galicia.
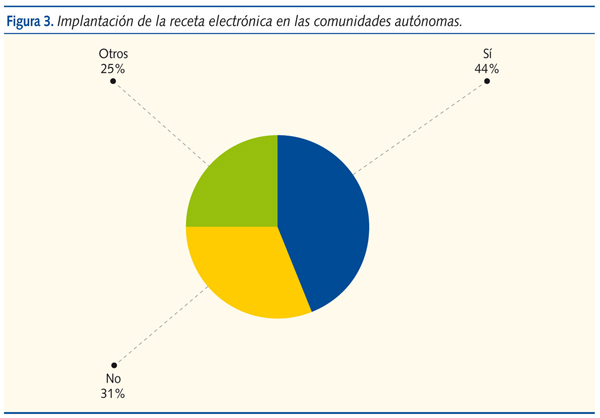
La receta electrónica está implantada en siete CCAA: Canarias, Baleares, Extremadura, Murcia, Cataluña, Andalucía y Valencia. En Navarra, Galicia, Castilla y León y Castilla-La Mancha está en periodo de implantación o en fase de pilotaje (figura 3).
Salarios e incentivos: en todas las CCAA hay una retribución fija y una retribución variable, complementos o incentivos. En las diferentes CCAA, los conceptos que se incluyen en esta retribución variable son tan dispares que hacen muy difícil su descripción y, por lo tanto, la comparación salarial real entre las CCAA. Cabe destacar que en Andalucía y Aragón existe un complemento específico en función del horario de mañana o de tarde, así como un plus por sustituir al compañero, que es variable en función de si se cubre dentro de la propia jornada o si se sobrepasa el horario. La valoración de las tarjetas ajustadas por edad también es diferente según las comunidades. Así, en Andalucía, Extremadura y Baleares se calcula por tramos etarios. En el País Vasco, dentro de los complementos existe una cantidad fija hasta un cupo de 800 niños y a partir de este número se contabiliza aparte. Asimismo, por los niños visitados que no son del cupo se cobra 5 € por cada visita. En Canarias hay un incentivo fijo de 3000 € anuales (tabla 1).

Carrera profesional: en todas las CCAA existe este incentivo. En la mayoría de ellas se valoran los años trabajados, la formación, la docencia, la investigación y la evaluación del desempeño profesional (Andalucía) o el compromiso con la organización (Cataluña). Estos dos últimos términos son una denominación diferente para un concepto similar, que valora el director del centro y que está sometido a gran subjetividad. Cabe destacar que Andalucía tiene cinco niveles, es reversible y exige reacreditación cada cinco años para mantener el nivel hasta los 55 años, momento en que se estabiliza. En La Rioja, Baleares, Murcia y Madrid se ha suspendido el pago en el nivel cuatro y la promoción a cualquier nivel superior. En Cataluña hay cuatro niveles y, para alcanzarlos, se precisa del cumplimiento de la dirección por objetivos (DPO) y de los ítem antes mencionados, la valoración de los cuales no sigue un criterio uniforme y dependen en gran medida del evaluador, lo que hace que sea muy difícil su consecución.
Discusión
Recordamos brevemente que en la primera parte de este estudio1 se han identificado diferencias intercomunitarias que han merecido la asignación de puntos negros en la asistencia infantojuvenil en España. Estos puntos negros se han asignado a aspectos como la presencia de porcentaje elevado de profesionales sin titulación específica en las consultas de PAP (primer punto negro), escasez de enfermeras con dedicación específica a Pediatría (segundo punto negro) y elevado porcentaje de pediatras trabajando en turno de tarde (tercer punto negro).
En esta segunda parte, hemos analizado, entre otros aspectos, la accesibilidad de la población a los servicios sanitarios, considerando que es adecuada en la mayoría de las CCAA, con sistema de citas a través de varios medios (en el propio centro, cita telefónica, cita a través de la Web, etc.), lo que en algunas circunstancias llega a sobrepasar el nivel deseable2. Las características propias de la AP, como son la accesibilidad geográfica y el horario sin límite, facilitan y permiten la presencia de pacientes que realizan un mal uso de los servicios sanitarios (hiperfrecuentadores3, enfermos sin cita/urgencias4). Este tipo de usuario complica la jornada laboral del profesional. En numerosas ocasiones, estos enfermos sin cita concertada previamente argumentan una situación urgente como la principal demanda. Esta modalidad de petición de asistencia se ha impuesto entre la población de forma que consideramos que el desarrollo de campañas informativas sobre el uso responsable de los recursos, la limitación de la accesibilidad, etc., se hacen necesarias para contener y frenar esta tendencia. Nos parece de interés el manejo compartido con Enfermería para conseguir este objetivo.
En general, hay dificultad para cubrir ausencias, sobre todo en los centros en que hay solo uno o dos pediatras en el equipo, que es la situación más habitual. Este problema se ha intensificado en el último periodo por la escasez de recursos económicos, que ha limitado aún más la sustitución de los profesionales cuando asisten a actividades imprescindibles en el desarrollo profesional. Asimismo, otros aspectos como el saliente de guardia también se ven afectados y no están resueltos. En la mayoría de los casos no se disfrutan o, si lo hacen, es a costa de la sobrecarga de los compañeros. Los permisos oficiales, como las vacaciones, no se sustituyen de forma sistemática en muchas CCAA. Se impone la necesidad de favorecer la participación de los profesionales en la gestión de los recursos humanos recurriendo a nuevas fórmulas organizativas, como la agrupación funcional de pediatras que ayuden a paliar estos déficits5.
Los representantes de la mayoría de las CCAA coinciden en recalcar que la mayor parte de la jornada laboral se dedica a tarea asistencial en detrimento de otras actividades, tales como atención a la comunidad6, u otras no asistenciales como formación7, docencia8 e investigación9, que habitualmente ocupan un plano secundario. Esta circunstancia genera malestar y frustración entre los profesionales, que reclaman una distribución horaria más acorde con el perfil competencial del PAP. Por otro lado, las actividades formativas específicamente pediátricas son difíciles de llevar a cabo por el escaso número de pediatras en el equipo.
La visibilidad de la infancia y adolescencia está fuertemente amenazada en las CCAA en las que no se contempla la presencia de los pediatras en organismos y/o instituciones con carácter decisorio en las políticas que afectan a la salud infantojuvenil. El hecho de que los cargos directivos estén ocupados mayoritariamente por médicos de familia con escaso conocimiento de la Pediatría relega las necesidades de salud de la infancia a un segundo plano. Creemos que es de gran importancia reivindicar la figura del Coordinador de Pediatría de AP5, interlocutor válido ante las Gerencias de distritos sanitarios o áreas sanitarias con el encargo de desarrollar múltiples competencias: facilitar la comunicación entre estamentos, impulsar iniciativas desde la Pediatría de AP, mediar ante problemas que pudieran surgir con otros profesionales y ámbitos, etc.
Disponibilidad de acceso a Internet en las consultas: en la actualidad, no se entiende el desempeño profesional sin acceso a la Web en la consulta del facultativo de AP con sus múltiples funciones (formativa, informativa, consultora, didáctica). Adjudicamos el cuarto punto negro a las comunidades con mayor restricción de acceso a esta herramienta: Andalucía y Galicia.
La Confederación Estatal de Sindicatos Médicos (CESM) publicó el Estudio de las condiciones de trabajo, retribuciones y carrera profesional de los médicos en España10. Nuestra encuesta coincide plenamente con sus resultados. En la carrera profesional se depositaron muchas esperanzas, ya que reconocía los méritos de los médicos a través de la trayectoria profesional. Pero es muy diferente en todas las comunidades. Son diferentes los modelos, los baremos, y las exigencias para alcanzar los distintos niveles. Por todo ello, es prácticamente imposible compararlas. Solo decir que existe el concepto carrera profesional en las nóminas. Como conclusión del estudio CESM, los médicos de AP de Baleares y de La Rioja, además de los de Ceuta y Melilla, son los mejor retribuidos. Los salarios más bajos se encuentran en Cataluña, Navarra y Andalucía. Estas diferencias retributivas justifican la asignación del quinto y último punto negro.
Conclusiones
Hemos detectado en nuestra encuesta varios puntos negros con importantes diferencias intercomunitarias en la provisión de las prestaciones sanitarias, que deberían ser corregidas por los distintos servicios de salud para que tanto las coberturas sanitarias de los niños y adolescentes como las condiciones laborales de los profesionales responsables de su cuidado sean similares independientemente del lugar donde residan.
Recordamos que los puntos negros asignados en la primera parte son el elevado número de profesionales sin titulación específica, la escasez de enfermeras con dedicación preferente a Pediatría y, por último, el elevado porcentaje de pediatras que trabajan en turnos incompatibles con la vida familiar.
En esta segunda parte hemos profundizado en aspectos como las dificultades crecientes para cubrir las ausencias de los profesionales, la escasa visibilidad de la infancia en las políticas sanitarias y la falta de representatividad de nuestro colectivo, tanto en los entornos cercanos (centros de salud), como en los equipos gestores a nivel de distritos o áreas sanitarias. También hemos abordado el análisis de la accesibilidad de los ciudadanos a los servicios sanitarios que consideramos adecuados, así como otros aspectos sobre los que han recaído los restantes puntos negros.
En nuestro análisis, se han detectado CCAA en las que los profesionales encuentran importantes restricciones en el acceso a Internet (cuarto punto negro), que son Andalucía y Galicia. Por último, el quinto punto negro de este trabajo recae en las significativas diferencias salariales intercomunitarias, siendo las CCAA más desfavorecidas Andalucía, Cataluña y Navarra.
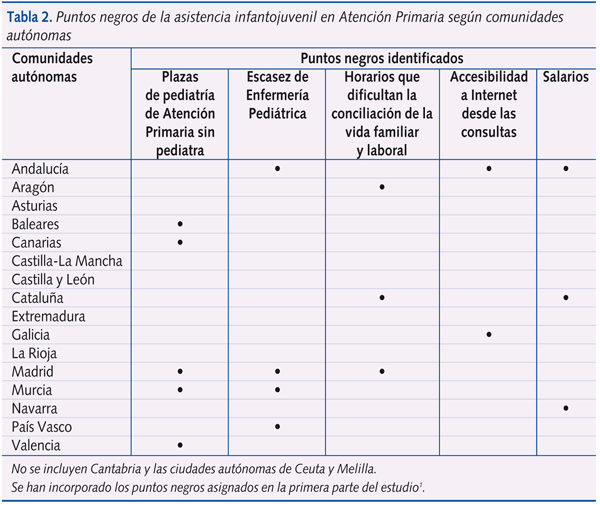
Todos los niños y adolescentes españoles tienen el mismo derecho a ser atendidos por pediatras y enfermeras de Pediatría en sus centros de salud en las mismas condiciones. Los resultados de nuestra encuesta señalan graves diferencias intercomunitarias, habiendo encontrado solo cinco comunidades autónomas sin puntos negros (tablas 2 y 3).

Los recursos asignados a la asistencia infantojuvenil en nuestro país deberían ser similares en todas las comunidades autónomas, asegurando la cohesión y la equidad del Sistema Nacional de Salud.
Agradecimientos
Nuestro más sincero agradecimiento a Javier Membrado (Aragón) y Francisco Javier Fernández López (Asturias), quienes participaron en la recolección de datos. A Juan Bravo Acuña (Madrid), por su ayuda con los gráficos. A Paloma Hernando Helguero (Madrid), por su ayuda con las respuestas a la encuesta de Madrid. A Ángel Carrasco Sanz (Madrid), por su colaboración con la traducción. A Begoña Domínguez Aurrecoechea (Asturias), por su participación en la elaboración de las conclusiones. Y a Juan Ruiz-Canela Cáceres (Andalucía), que nos ayudó con el diseño del trabajo. Sin la colaboración desinteresada de todos, este trabajo no habría sido posible.
Bibliografía
- Sánchez Pina C, Palomino Urda N, de Frutos Gallego E, Valdivia Jiménez C, Rodríguez Fernández-Oliva CR, Miranda Berrioategortua I, y cols. “Puntos negros” de la asistencia a la población infantojuvenil en Atención Primaria en España (primera parte). Rev Pediatr Aten Primaria. 2011;13:15-31.
- Valdivia Jiménez C, Palomino Urda N, Mateo Rodríguez I. Proyecto de Desarrollo Estratégico de la Pediatría de Atención Primaria en Andalucía. Rev Pediatr Aten Primaria. 2008;10 (Supl 2):s81-94.
- Tapia Collados C, Gil Guillén V, Orozco Beltrán D, Bernáldez Torralba C, Ortuño Adán E. Hiperfrecuentación en las consultas de Pediatría de Atención Primaria. Rev Pediatr Aten Primaria. 2004;6:547-57.
- Adroher Muñoz M, Herrero González MA, Buñuel Álvarez JC, Vila Pablos C, Mallorquí Bertran C. Estudio descriptivo de los usuarios que acuden sin concertar cita a las consultas de Atención Primaria. Rev Pediatr Aten Primaria. 2005;7:193-202.
- Ruiz-Canela Cáceres J. El modelo de Pediatría de Atención Primaria. Rev Pediatr Aten Primaria. 2010;12 (Supl 19):s139-48.
- Morell Bernabé JJ. Coordinación de recursos en salud infantil. En: AEPap ed. Curso de Actualización Pediatría 2004. Madrid: Exlibris Ediciones, 2004. p. 111-21.
- Domínguez Aurrecoechea B, Fernández-Cuesta Valcarce MA, García Rebollar C, Gutiérrez Sigler MD, Hijano Bandera F, Villaizán Pérez C. Editorial: Presentación del Plan de Formación Activa de Pediatría de Atención Primaria (FAPap). Form Act Pediatr Aten Prim. 2008;1(1):1-2.
- Hijano Bandera F, Lafuente Mesanza P. Editorial: Programa de Formación. Área de capacitación Específica en Pediatría de Atención Primaria. Form Act Pediatr Aten Prim. 2010;3(2):73-4.
- Del Castillo Aguas G, Arroba Basanta ML, Buñuel Álvarez JC, Cano Garcinuño A, Gorrotxategi P, de Inocencio Arocena J. Investigación en Pediatría de Atención Primaria: ¿una meta o una ilusión? Rev Pediatr Aten Primaria. 2006;8:203-9.
- Sánchez de la Nava C, Elizalde Usechi M, Mena Mur MA. Estudio de las condiciones de trabajo, retribuciones y carrera profesional de los médicos en España. Madrid: CESM; 2006.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.





