Vol. 13 - Num. 50
Notas clínicas
Síndrome de shock tóxico en quemaduras menores
Alberto Pérez Garcíaa, J López Montesb, C Lorca Garcíaa, E Simón Sanza, A Pérez Gilc, J Safont Albertd
aServicio de Cirugía Plástica y Quemados. Hospital Universitario y Politécnico La Fe. Valencia. España.
bServicio de Pediatría. Hospital Universitario y Politécnico La Fe. Valencia. España.
cEspecialista en Medicina Intensiva. Clínica Militar. Valencia. España.
dJefe de Servicio. Servicio de Cirugía Plástica y Quemados. Hospital Universitario y Politécnico La Fe. Valencia. España.
Correspondencia: A Pérez. Correo electrónico: albertoperez@comv.es
Cómo citar este artículo: Pérez García A, López Montes J, Lorca García C, Simón Sanz E, Pérez Gil A, Safont Albert J. Síndrome de shock tóxico en quemaduras menores. Rev Pediatr Aten Primaria. 2011;13:247-54.
Publicado en Internet: 20-06-2011 - Número de visitas: 44760
Resumen
Las quemaduras superficiales y de poca extensión suelen evolucionar a la curación de forma espontánea, sin requerir atención especial por una unidad de quemados.
El síndrome de shock tóxico es una grave enfermedad que súbitamente produce un empeoramiento general en estos pacientes. El diagnóstico de este síndrome es difícil ya que, en fases iniciales, se manifiesta con una sintomatología similar a la de otras enfermedades típicas de la infancia. Sin un diagnóstico y un tratamiento precoces, presenta una alta mortalidad.
Desde el Servicio de Pediatría y la Unidad de Quemados del Servicio de Cirugía Plástica del Hospital Universitario La Fe, presentamos la descripción de las características de esta enfermedad en los pacientes quemados, así como el ejemplo de un caso atendido en nuestro centro, con la intención de concienciar al pediatra de la importancia de esta entidad y aportarle recursos que le permitan realizar una detección precoz del síndrome.
Palabras clave
● Atención Primaria ● Quemadura ● Síndrome de shock tóxicoIntroducción
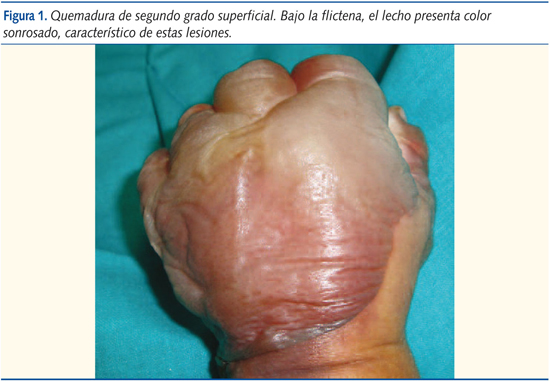
Las quemaduras por accidentes domésticos son frecuentes en pacientes pediátricos. Lo más común es que se trate de escaldaduras que producen quemaduras limitadas en extensión y profundidad (menor del 10% de superficie corporal total y profundidad de segundo grado superficial) (figura 1)1. La atención inicial y el seguimiento de estos pacientes se realiza por lo común en su centro de salud (en otros casos, tras una valoración inicial de la lesión en el Servicio de Urgencias de una Unidad de Quemados, se deriva al paciente a su centro de Atención Primaria). Esto se debe a que son heridas leves que tienden a epitelizar de forma espontánea en un par de semanas.
La buena evolución de estos pacientes puede verse truncada por la aparición del síndrome de shock tóxico (SST) estafilocócico. El SST fue inicialmente descrito en mujeres que empleaban tampones en la menstruación. Posteriormente se asoció a otras circunstancias2, como intervenciones quirúrgicas, heridas, infecciones cutáneas y, de forma reciente, a niños con quemaduras de poca extensión3,4. La enfermedad se produce por la liberación de una toxina formada por el Staphylococcus aureus durante su multiplicación sobre zonas dañadas de piel o mucosas. Este proceso de crecimiento bacteriano se denomina colonización, y no implica necesariamente invasión del huésped, inflamación o producción de pus.
La exotoxina más comúnmente identificada se conoce como toxina del SST tipo 1 (TSST-1)5. El 20% de las cepas de S. aureus son capaces de producir la TSST-16, un superantígeno que estimula a los linfocitos T (la activación de linfocitos intestinales y cutáneos se asocia, respectivamente, a diarrea y rash, la de las células musculares lisas vasculares a vasodilatación y la de las estriadas a mialgias).
La incidencia de SST en pacientes quemados se sitúa en torno al 2-3%. Herndon et al.7 informan de una incidencia aproximada del 2,6%, con una edad media de los pacientes de dos años, y presentación del cuadro entre el segundo y el quinto día tras la quemadura.
En su fase inicial, el síndrome se manifiesta de forma inespecífica mediante fiebre, diarrea, vómitos y malestar. Con frecuencia se asocia a exantema maculopapular. Sin el tratamiento adecuado se produce empeoramiento del estado general y puede evolucionar a shock en 24-48 horas8. El SST es una enfermedad grave, aunque muchos pacientes se recuperan sin secuelas. La tasa de mortalidad está entre el 5 y el 10%, no obstante, si se ha instaurado el shock la mortalidad puede alcanzar el 50%. Dada la hipoperfusión y la hipoxia de órganos y tejidos, en algunos pacientes se producen daños irreversibles en órganos e incluso amputaciones (figura 2)1.
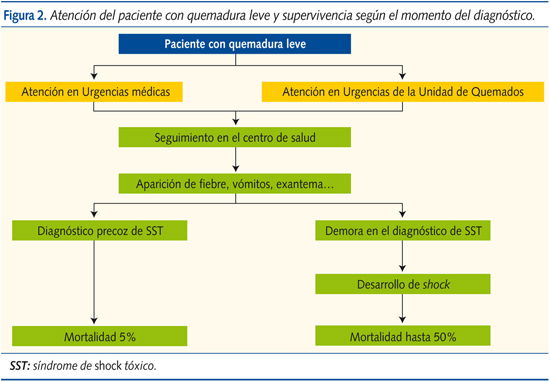
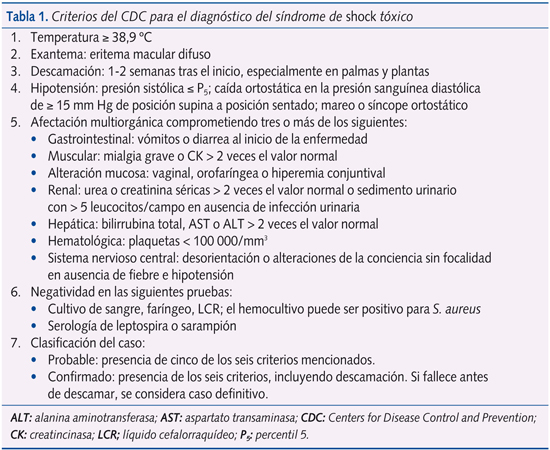
El diagnóstico del SST se establece según los criterios elaborados por los Centres for Disease Control and Prevention (CDC) (tabla 1)9. Cole et al. han simplificado los criterios para facilitar el diagnóstico precoz de esta entidad (tabla 2)10.

Caso clínico
Niña de 13 meses que acudió al Servicio de Urgencias de la Unidad de Quemados por quemaduras de segundo grado en las palmas de manos. La niña no había presentado ningún ingreso previo y como antecedentes únicamente sufría dermatitis atópica. Se realizó una cura convencional, con lavado de las lesiones y aplicación de una cura oclusiva.
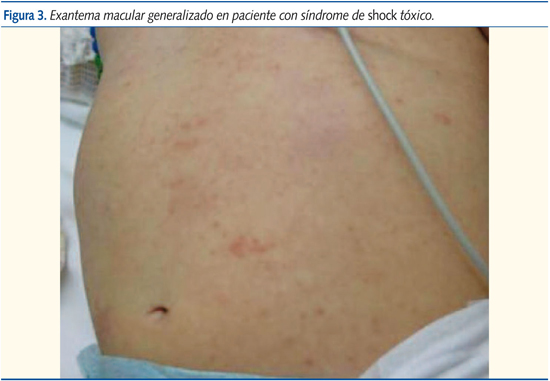
A los cuatro días fue atendida por fiebre en el Servicio de Urgencias Pediátricas, y ante la sospecha de infección urinaria se trató con amoxicilina-clavulánico. Al día siguiente volvió a Urgencias por persistencia de fiebre (40 ºC de máxima), mal estado general, irritabilidad, rechazo de la alimentación, vómitos, varias deposiciones blandas y la aparición de exantema en el tronco y los miembros inferiores (figura 3).
La presión arterial era de 82/43 mm Hg y la frecuencia cardiaca de 150 lpm. En la analítica realizada en el momento del ingreso destacaba elevación de la creatinina, las transaminasas, la bilirrubina y la lactatodeshidrogenasa; hemoglobina, 11,8 g/dl; hematocrito, 36,3%; 10 600 leucocitos/mm3; 64 000 plaquetas/mm3; índice de Quick, 52%; y proteína C reactiva, 214 mg/l. En la gasometría capilar se objetivó pH de 7,26, bicarbonato de 16,5 mmol/l, y lactato de 3,0 mmol/l. Las quemaduras estaban en fase de epitelización, sin presentar eritema ni edema de los tejidos adyacentes (sin signos de celulitis), tampoco había signos de infección (no aparecía moteado negruzco, ni decoloración hemorrágica, ni aumento de la profundidad de la quemadura), aunque sí un aspecto compatible con colonización superficial.
La paciente ingresó en la Unidad de Cuidados Intensivos (UCI) con sospecha de SST. Se inició tratamiento con expansores de volumen, tratamiento antibiótico con vancomicina y clindamicina y se transfundió plasma fresco congelado. Durante su ingreso no requirió soporte inotrópico ni ventilatorio. Se realizó lavado de las lesiones en las manos y cura con mupirocina.
El hemocultivo, el cultivo de orina y el de exudado faríngeo, que se tomaron al ingreso, fueron negativos. Se aisló un estafilococo coagulasa positivo resistente a meticilina en el exudado de la quemadura de la mano izquierda.
La niña evolucionó satisfactoriamente con el tratamiento, y fue dada de alta de la UCI pediátrica al cuarto día, al remitir la sintomatología. Durante su estancia en planta se sustituye el tratamiento antibiótico (tras una semana de terapia intravenosa) por linezolid oral (durante diez días). Tras una semana de estancia en planta la paciente recibió el alta hospitalaria. Las quemaduras, que se controlaron de forma ambulatoria, curaron a la semana del alta hospitalaria.
Discusión
El SST es una complicación potencialmente letal que afecta al 2-3% de los pacientes menores de dos años con quemaduras7. Los pacientes pediátricos presentan predisposición a esta enfermedad debido a sus bajos niveles de anticuerpos contra las toxinas del estafilococo; niveles que solo alcanzarán valores suficientes para conferir inmunidad al final de la infancia11. Los pacientes con quemaduras de poca importancia son los susceptibles de desarrollar el síndrome. Rara vez se desarrolla en enfermos ingresados en una Unidad de Grandes Quemados; ello se debe probablemente al diferente abordaje terapéutico de estos pacientes, en quienes se realiza desbridamiento precoz de las quemaduras12,13, antibioterapia y transfusiones de plasma fresco que incluye anticuerpos anti-TSST-1.
Identificar el SST de forma precoz es difícil, porque los signos iniciales, como fiebre, rash, diarrea y vómitos, son inespecíficos. Muchas otras entidades, como enfermedades víricas propias de la infancia, golpe de calor, escarlatina, etc., pueden presentarse así. Por eso, en todo niño con quemaduras que presente empeoramiento del estado general serán fundamentales el análisis de las constantes (frecuencia cardiaca, presión arterial, saturación de oxígeno, etc.) y la valoración de la perfusión periférica (pulsos periféricos, relleno capilar) para descartar la existencia de compromiso hemodinámico.
El tratamiento del SST estafilocócico se basa, además del tratamiento de soporte, en el bloqueo de la toxina y en la eliminación de la bacteria14. Para ello se emplea tratamiento antibiótico combinando cloxacilina y clindamicina (en caso de cepas de S. aureus meticilin-resistente [SAMR] se sustituye la cloxacilina por vancomicina)15. Además, se emplea plasma fresco congelado para conferir inmunidad pasiva. Los anticuerpos preformados contra TSST-1 administrados como inmunoglobulinas, plasma fresco congelado o sangre fresca son la medida terapéutica más importante en el tratamiento del SST. Es importante el tratamiento tópico, realizando lavado antiséptico de las lesiones (que debe ser una norma al realizar las curas en cualquier paciente quemado) y aplicando pomadas antibióticas, como la mupirocina16.
El empleo de antibioterapia profiláctica sistémica para evitar la colonización e infección no es una práctica común en las Unidades de Quemados. En general, en ausencia de infección documentada, no ha demostrado utilidad, y produce selección de flora y aumento de las resistencias. Por el contrario, el empleo de antibióticos tópicos sí ha demostrado evidencia de mejora en la supervivencia. No obstante, existen controversias sobre el empleo de profilaxis antibiótica en pacientes pediátricos menores de dos años, donde podría tener lugar en la prevención del SST13,17.
El SST constituye un cuadro infrecuente y de difícil diagnóstico, y supone un importante reto sanitario por presentarse estos cuadros con frecuencia en pacientes atendidos por personal no familiarizado con las quemaduras, y por la buena evolución de la enfermedad cuando se instaura precozmente el tratamiento. Por eso es relevante inculcar en el profesional de Atención Primaria la importancia de tener presente la posibilidad diagnóstica de esta enfermedad en pacientes pediátricos con quemaduras menores.
En conclusión, el SST es una enfermedad grave, propia de pacientes con quemaduras leves que curan espontáneamente. Ante la presencia de fiebre, irritabilidad, diarrea, rash y mal estado general en un niño con quemaduras, conviene considerar la posibilidad de que se trate de un SST e iniciar el tratamiento. La detección y el tratamiento precoces del SST disminuyen de forma drástica la mortalidad de la enfermedad.
Bibliografía
- Egro FM, O’Neill JK, Briard R, Cubison TC, Kay AR, Estela CM et al. Pediatric superficial scald burns-reassessment of our follow-up protocol. J Burn Care Res. 2010;31(1):196-9.
- Parsonnet J. Nonmenstrual toxic shock syndrome: new insights into diagnosis, pathogenesis and treatment. Curr Clin Top Infect Dis. 1996;16:1-20.
- Frame JD, Eve MD, Hackett ME. The toxic shock syndrome in burned children. Burns Incl Therm Inj. 1985;11(4):234-41.
- Edwards-Jones V, Shawcross SG. Toxic shock syndrome in the burned patient. Br J Biomed Sci. 1997;54(2):110-7.
- Todd J, Fishaut M, Kapral F, Welch T. Toxic-shock syndrome associated with phage-group-I Staphylococci. Lancet. 1978;2:1116-8.
- Chesney PJ. Toxic-shock syndrome: a commentary and review of the characteristics of Staphylococcus aureus strains. Infection. 1983;11:181-8.
- Herndon DN. Total Burn Care, 3th ed. Philadelphia: Saunders Elsevier; 2007.
- Chesney PJ. Clinical aspects and spectrum of illness of toxic shock syndrome: an overview. Rev Infect Dis.1999;11 (Supl 1):17.
- Centre for Disease Control (CDC). Historical Perspectives Reduced Incidence of Menstrual Toxic-Shock Syndrome-United States, 1980-1990. MMWR. 1990;39(25):421-3.
- Cole RP, Shakespeare PG. Toxic shock syndrome in scalded children. Burns. 1990;16(3):221-4.
- Childs C, Edwards Jones V, Dawson M. Toxic shock syndrome toxin-1 (TSST-1) antibody levels in burned children. Burns. 1999;25(6):473-6.
- Herndon DN, Barrow RE, Rutan RL, Rutan TC, Desai MH, Abston S. A comparison of conservative versus early excision. Therapies in severely burned patients. Ann Surg. 1989;209:547-52.
- Brown AP, Khan K, Sinclair S. Bacterial toxicosis/toxic shock syndrome as a contributor morbidity in children with burn injuries. Burns. 2003;29:733-8.
- Wu CC. Possible therapies of septic shock: based on animal studies and clinical trials. Curr Pharm Des. 2006;12:3535-41.
- Andrews JI, Shamshirsaz AA, Diekema DJ. Nonmenstrual toxic shock syndrome due to methicillin-resistant Staphylococcus aureus. Obstet Gynecol. 2008;112(4):933-8.
- Masaki F, Gozo N, Yuichi H, Takahiro S, Osamu M, Tsuneyuki Y. Fatal possible toxic shock syndrome in an adult following 15% scald burn. Burns. 2004;30(2):181-4.
- Rashid A, Brown AP, Khan K. On the use of prophylactic antibiotics in prevention of toxic shock syndrome. Burns. 2005;31:981-5.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.




