Vol. 15 - Num. 58
Notas clínicas
Dermatosis IgA lineal de la infancia
Victoria Fuentelsaz del Barrioa, Minia Campos Domínguezb
aServicio de Dermatología. Hospital Gregorio Marañón. Madrid. España.
bSección de Dermatología Pediátrica. Hospital General Universitario Gregorio Marañón. Madrid. España.
Correspondencia: V Fuentelsaz. Correo electrónico: victoriafuentelsaz@hotmail.com
Cómo citar este artículo: Fuentelsaz del Barrio V, Campos Domínguez M. Dermatosis IgA lineal de la infancia. Rev Pediatr Aten Primaria. 2013;15:141-5.
Publicado en Internet: 21-06-2013 - Número de visitas: 23255
Resumen
La dermatosis IgA lineal de la infancia (DAIL) es un trastorno autoinmunitario poco frecuente, que consiste en brotes de lesiones vesiculosas y ampollosas, con tendencia a la resolución espontánea.
La inmunofluorescencia directa es la prueba de confirmación diagnóstica, que demuestra la presencia de inmunoglobulina (Ig) A en la unión dermoepidérmica. El diagnóstico diferencial incluye otras enfermedades ampollosas como la dermatitis herpetiforme, el impétigo y, sobre todo, el penfigoide ampolloso.
Presentamos dos casos clínicos de DAIL recientemente vistos en nuestro Servicio y hacemos una breve revisión sobre la enfermedad.
Palabras clave
● Enfermedad ampollosa ● IgA linealINTRODUCCIÓN
La dermatosis ampollosa crónica infantil o dermatosis IgA lineal de la infancia (DAIL) es un trastorno autoinmunitario poco frecuente, con una incidencia en Europa de 0,5 casos nuevos por millón de habitantes al año, adquirido, y que consiste en la aparición de ampollas subepidérmicas. Puede afectar a cualquier edad, aunque muestra dos picos de incidencia: uno en los niños de edad escolar y otro hacia los 60 años1.
Su etiopatogenia es desconocida, aunque se ha relacionado con el uso de fármacos2, con ciertas infecciones, enfermedades de base inmune (enfermedad de Crohn, enfermedad celiaca, glomerulonefritis postestreptocócica, etc.) y procesos linfoproliferativos. En los casos de DAIL en el contexto del paciente hospitalizado, es necesario investigar los distintos tratamientos farmacológicos que toma, con el fin de retirarlos, ya que se trata de la enfermedad ampollosa autoinmune que más a menudo es desencadenada por fármacos. El fármaco que más se ha involucrado con esta enfermedad es la vancomicina, siendo responsable de más de la mitad de los casos. Otros fármacos con los que se ha asociado son el litio, la fenitoína, la furosemida, el captopril y los antiinflamatorios, entre otros.
Los antígenos implicados son variados, destacando una fracción de 97 kDa del ectodominio del BPAg2 del penfigoide ampolloso3.
CASOS CLÍNICOS
Caso 1
El primer caso clínico es el de un niño de tres años con antecedentes de dermatitis atópica y alérgico a las proteínas de la leche de vaca, que acudió a nuestra consulta por presentar lesiones pruriginosas de una semana de evolución.
En la exploración física se apreciaban lesiones vesiculosas y ampollas tensas, de contenido serohemático y costras de aspecto melicérico en la superficie, localizadas en nalgas, cara posterior de pierna izquierda y hélix de ambos pabellones auriculares (Fig. 1).
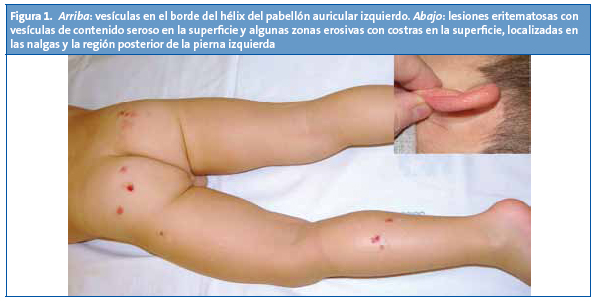
El paciente se encontraba afebril y con buen estado general, sin afectación de mucosas. Los padres afirmaban que el niño había presentado varios episodios similares desde hacía cinco meses y con el diagnóstico de impétigo ampolloso había sido tratado con varios antibióticos tópicos, sin respuesta.
Bajo la sospecha de otras dermatosis ampollosas de la infancia, realizamos una biopsia cutánea de una de las ampollas y otra sobre piel sana perilesional para inmunofluorescencia directa (IFD). La muestra histológica mostró un despegamiento subepidérmico con un abundante contenido en neutrófilos y eosinófilos. La IFD mostró la presencia de depósitos lineales de inmunoglubulina A (IgA), siendo negativa para IgM, IgG y C3.
Se instauró tratamiento con crema de betametasona/ácido fusídico y prednisona oral en dosis de 0,5 mg/kg/día, cuatro días y en pauta descendente. Las lesiones se resolvieron en el plazo de diez días. También se solicitó una analítica que incluía: hemograma completo, bioquímica general, sedimento de orina, anticuerpos antinucleares (ANA), antiestreptolisina (ASLO), factor reumatoide, antitransglutaminasa A, proteína C reactiva, velocidad de sedimentación globular y la determinación de niveles de glucosa-6-fosfato-deshidrogenasa (G6PDH), siendo los resultados normales.
No fue necesario el tratamiento con sulfona por la pronta remisión de los brotes. Después de un año de seguimiento, el paciente no ha vuelto a presentar lesiones cutáneas.
Caso 2
El segundo caso clínico es el de una niña de cinco años, sin antecedentes de interés, remitida por su pediatra, por presentar desde hacía un año brotes sucesivos de lesiones vesiculosas y ampollosas en la zona perioral, el tronco, las piernas y el área perivulvar, pruriginosas, que curaban en el plazo de una semana a diez días. Había sido, al igual que el caso anterior, diagnosticada varias veces de impétigo ampolloso y tratada con antibióticos tópicos y orales en numerosas ocasiones.
En la exploración física mostraba lesiones vesiculosas de contenido seroso de aproximadamente 3 mm de diámetro en piernas, glúteos y antebrazos, así como erosiones en la zona perineal y costras de aspecto melicérico en la zona perioral (Figs. 2 y 3). La niña estaba afebril, con buen estado general y no presentaba lesiones en mucosas.
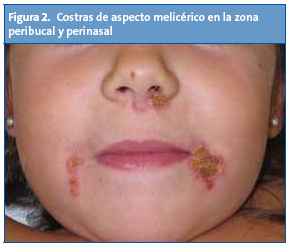
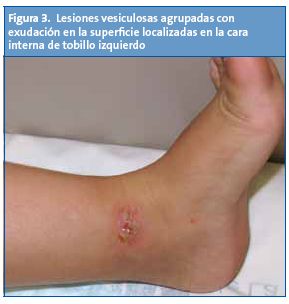
Bajo la sospecha de que se tratase de una DAIL, tomamos biopsia de una lesión ampollosa del muslo derecho y otra de piel sana perilesional para estudio de inmunofluorescencia. El estudio histológico mostró un despegamiento subepidérmico con un abundante contenido en neutrófilos y eosinófilos. La IFD mostró la presencia de depósito exclusivo de IgA (Fig. 4).
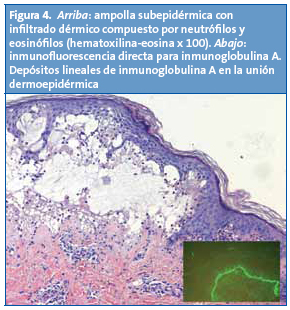
Inicialmente se instauró tratamiento con fomentos de sulfato de zinc, pimecrólimus tópico y amoxicilina/clavulánico oral. Además, se solicitó una analítica completa, igual que en el caso anterior, siendo los resultados normales. Pasados dos meses de la primera visita se instauró tratamiento con sulfona oral, 8 mg al día (repartidos en dos tomas). Desde entonces hasta ahora los brotes se han sucedido, pero son menos intensos y más espaciados en el tiempo. La paciente continúa en revisión con buena tolerancia y análisis de control normales.
COMENTARIOS
La DAIL es, junto a la dermatitis herpetiforme (DH), la enfermedad ampollosa más frecuente de la infancia. Clínicamente, consiste en la aparición de lesiones vesiculosas y ampollosas tensas, sobre placas urticariales o piel sana, habitualmente pruriginosas, con tendencia a la resolución espontánea. Se localizan preferentemente en la zona perineal, nalgas, muslos, abdomen, extremidades y zona peribucal. En ocasiones, las lesiones adoptan morfología anular muy característica en forma de “collar de perlas” o “racimos de joyas”, en las que las vesículas o ampollas se disponen en la periferia de la placa eritematosa. La mucosa oral y conjuntival se afecta con frecuencia, hasta en el 50% de los casos, y puede existir afectación sistémica acompañante con malestar, fiebre y anorexia.
El examen histológico muestra vesículas subepidérmicas que contienen abundantes neutrófilos en su interior. Estos hallazgos son casi indistinguibles de la DH. El diagnóstico se confirma con la presencia de una banda lineal de IgA en la unión dermoepidérmica. Pueden existir depósitos de IgG y/o C3, pero estos son de menor cuantía que los de IgA4.
Por otro lado, la inmunofluorenscencia indirecta permite detectar ANA circulantes en suero tipo IgA contra la membrana basal dermoepidérmica, siendo positivos en casi la mitad de los pacientes. La sensibilidad y los títulos de anticuerpos aumentan si se utiliza como sustrato piel sana separada con NaCl 1M para realizar este examen5.
El diagnóstico diferencial se debe plantear fundamentalmente con otras enfermedades ampollosas de la infancia, sobre todo con el penfigoide ampolloso y la DH (Tabla 1).
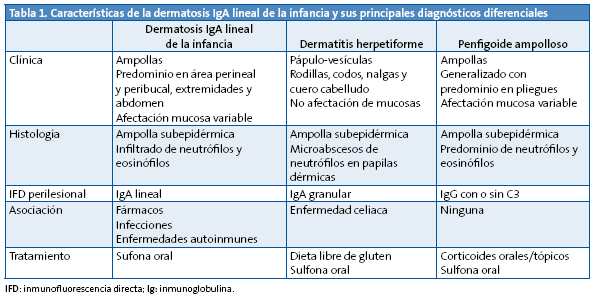
También puede confundirse con cuadros de herpes simple e impétigo ampolloso. En algunos casos en los que las lesiones se han localizado en la zona genital, se ha planteado el diagnóstico erróneo de abuso sexual. Y por último, en aquellos casos en los que no han aparecido ampollas y la erupción es muy pruriginosa, puede confundirse con una dermatitis atópica y escabiosis6,7.
El pronóstico de la enfermedad es favorable y no suele durar más de dos años. A diferencia de la DH, no existe relación con la enteropatía sensible al gluten y por tanto la dieta no tiene ningún papel en el manejo de la enfermedad.
El tratamiento de elección es la sulfona en dosis iniciales de 1-2 mg/kg/día, que se va aumentando paulatinamente hasta 3-4 mg/kg/día, en función de la respuesta clínica y su tolerancia. Antes de iniciar el tratamiento es importante determinar los niveles de la enzima G6PDH, ya que su disfunción contraindica el tratamiento con sulfona. Además, deben realizarse controles periódicos durante el tratamiento que incluyen: hemograma completo, reticulocitos, haptoglobina, metahemoglobina y perfil hepático para controlar los posibles efectos hematológicos indeseables como la metahemoglobinemia y la hemólisis, que son dosis-dependientes. Los casos que no responden a sulfona deberán ser tratados con corticoides (prednisona de 0,5 a 1 mg/kg/día), solos o asociados a sulfona5. En los casos de difícil control, puede ser necesario administrar fármacos inmunosupresores como azatioprina, ciclosporina o micofenolato mofetilo8. Y finalmente, otros tratamientos que se pueden plantear de entrada en los casos leves o que contraindiquen los anteriores pueden ser: colchicina, trimetopim-sulfametoxazol, eritromicina9, flucloxacilina, dicloxacilina e inmunoglobulinas intravenosas.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: ANA: anticuerpos antinucleares • DAIL: dermatosis IgA lineal de la infancia • DH: dermatitis herpetiforme • G6PDH: glucosa 6-fosfato-deshidrogenasa • IFD: inmunofluorescencia directa • Ig: inmunoglobulina.
BIBLIOGRAFÍA
- Torrelo A, Zambrano A. Enfermedades ampollosas infantiles. En: Torrelo A (ed.). Dermatología en Pediatría General, 1.ª ed. Madrid: Aula Médica; 2007. p. 355-6.
- Ho JC, Ng PL, Tan SH, Giam YC. Childhood linear IgA bullous disease triggered by amoxicillin-clavulanic acid. Pediatr Dermatol. 2007;24:40-3.
- Zone JJ, Taylor TB, Meyer LJ, Petersen MJ. The 97 kDa linear IgA bullous disease antigen is identical to a portion of the extracellular domain of the 180 kDa bullous pemphigoid antigen, BPAg2. J Invest Dermatol. 1998;110:207-10.
- Campos M, Suárez-Fernández R, Lázaro P. Métodos diagnósticos en las enfermedades ampollosas subepidérmicas autoinmunes. Actas Dermosifiliogr. 2006;97:485-502.
- Suárez-Fernández R, España A, Alonso A, Herrero-González JE, Mascaró-Galy JM. Manejo práctico de las enfermedades ampollosas autoinmunes más frecuentes. Actas Dermosifiliogr. 2008;99:441-55.
- Hernández-Bel P, López J, Zaragoza V. Lesiones faciales en una niña de cinco años. Piel. 2010;25:214-5.
- Sanmartín V, Barada M, Egido R, Casanova JM. Dermatosis ampollosa crónica benigna infantil (dermatosis IgA lineal de la infancia). Piel. 2009;24:458-9.
- Talhari C, Mahnke T, Ruzicka T, Mehaged M. Succesful treatment of linear IgA disease with mycophenolate mofetil as a corticosteroid sparing agent. Clin Exp Dermatol. 2005;30:294-307.
- Kenani N, Mebazaa A, Denguezli M, Ghariani N, Sriha B, Belajouza C, et al. Childhood linear IgA bullous dermatosis in Tunisia. Pediatr Dermatol. 2009;26:28-33.
Comentarios
Este artículo aún no tiene comentarios.





