Síndrome de Frey o síndrome auriculotemporal
Carmen Peinado Adiegoa, Aránzazu Olloqui Escalonab, M.ª Paz Arcauz Egurenb
aMIR-Medicina de Familia. Hospital San Pedro. Logroño. La Rioja. España.
bPediatra. CS Cascajos. Logroño. La Rioja. España.
Correspondencia: C Peinado. Correo electrónico: cpeinado@riojasalud.es
Cómo citar este artículo: Peinado Adiego C, Olloqui Escalona A, Arcauz Eguren MP. Síndrome de Frey o síndrome auriculotemporal. Rev Pediatr Aten Primaria. 2016;18:e93-e96.
Publicado en Internet: 08-09-2016 - Número de visitas: 21073
Resumen
El síndrome de Frey o síndrome auriculotemporal es una entidad clínica poco conocida en Pediatría, lo que hace que muchas veces sea infradiagnosticada o confundida con una alergia. Presentamos el caso de una lactante de seis meses de edad, sin antecedentes de interés, cuyos padres acuden a la consulta de Pediatría por la aparición, de manera repetida y a los pocos minutos de comenzar la ingesta de papilla de frutas, de un eritema de color rojo tenue en ambas sienes. Este desaparece al cabo de unos minutos sin que el lactante muestre rechazo ni otra sintomatología. Creemos importante conocer esta entidad debido a que genera pruebas complementarias y derivaciones a consultas de atención de especializada innecesarias, siendo posible su manejo desde Atención Primaria.
Palabras clave
● Frutas cítricas ● Síndrome auriculotemporal ● Síndrome de FreyINTRODUCCIÓN
El síndrome de Frey o síndrome auriculotemporal es una entidad clínica poco conocida en Pediatría. Esto hace que muchas veces no se diagnostique o se confunda con una alergia alimentaria, lo que conlleva restricciones dietéticas, derivaciones a consultas especializadas y la realización de pruebas complementarias no necesarias si se conoce el cuadro clínico. Se caracteriza por episodios recurrentes de eritema y sudoración facial en la zona inervada por el nervio auriculotemporal, relacionado principalmente con estímulos gustativos, especialmente ácidos.
Las primeras descripciones del Síndrome de Frey datan de 15751, cuando el cirujano francés Duphenix describió la sudoración facial secundaria a una laceración de la glándula parótida. Tras la atribución de tal hecho a la obstrucción del conducto de Stenon en 1853 por Baillarger2, no fue hasta 1923 cuando la neuróloga Lucja Frey describe la alteración del nervio auriculotemporal como responsable de la patogénesis de dicho cuadro.
CASO CLÍNICO
Lactante mujer de seis meses de edad. Embarazo controlado de curso normal y sin antecedentes familiares de interés. Parto por cesárea programada por presentación podálica. Lactancia artificial sin incidencias. Vacunación correcta según calendario. Inicio de alimentación complementaria a los cinco meses (frutas y cereales sin gluten). Sus padres consultan porque han notado, desde la introducción de la papilla de frutas, la aparición en ambas sienes de un eritema a los pocos minutos de comenzar la ingesta. Refieren que el cuadro se reproduce con la toma cualquier de tipo de fruta y que el eritema aumenta de intensidad a medida que aumenta la cantidad ingerida. La niña no rechaza las frutas e incluso las toma con cierta avidez. Dicho eritema suele desaparecer al cabo de unos diez minutos sin acompañarse de ningún otro síntoma.
Dado que en el momento de la exploración la paciente se encuentra asintomática, se decide realizar una prueba de provocación controlada en la consulta. De esta manera se comprueba cómo a los pocos segundos de iniciar la ingesta aparecen de manera súbita unas placas eritematosas, de color rojo tenue y de límites mal definidos, localizadas en la región temporal bilateral, siendo más evidentes en el lado derecho (Figs. 1 y 2).
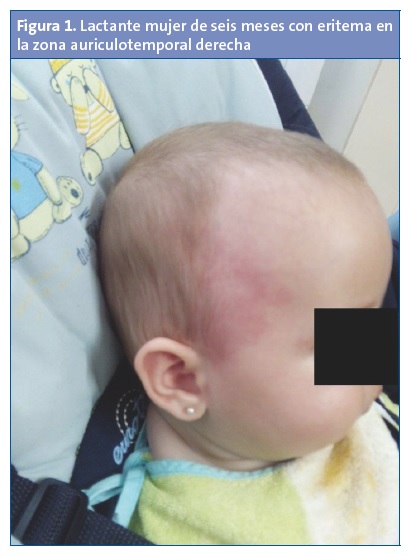
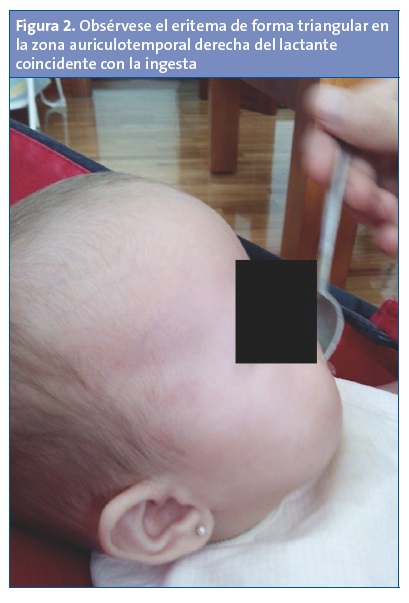
Relacionando la anamnesis, la exploración física y la prueba de provocación, se sospecha un síndrome de Frey y se les explica a los padres la benignidad y carácter autolimitado del mismo. Se mantiene una actitud expectante sin necesidad de pruebas complementarias ni tratamiento y manteniendo la pauta de alimentación complementaria habitual. Al cabo de un mes la clínica cede, aunque vuelve a aparecer el eritema a los 12 meses con la toma yogur natural, también de características ácidas, para desaparecer definitivamente tras varias semanas.
DISCUSIÓN
El síndrome de Frey es una entidad benigna y poco conocida, por lo que se considera infradiagnosticada y a menudo confundida con otras patologías, especialmente la alergia a alimentos debido a su relación con la ingesta.
Para entender la fisiopatología del cuadro, haremos un pequeño recordatorio del nervio auriculotemporal y sus funciones. Esta rama del nervio trigémino está compuesta por fibras de dos orígenes con funciones diferentes. Por un lado, las fibras parasimpáticas (que inervan las glándulas salivares) y por otro las del sistema simpático, que se encargan de inervar los vasos subcutáneos y las glándulas sudoríparas. Cuando el nervio sufre una lesión puede producirse una reparación aberrante; de esta manera un estímulo activa el sistema contrario al esperado o ambos2,3. En el síndrome de Frey, un estímulo gustativo activa de manera simultánea las glándulas salivares por el sistema parasimpático y además, de manera errónea, los vasos cutáneos y las glándulas sudoríparas por el sistema simpático, produciendo el eritema facial y la hiperhidrosis que lo caracterizan.
Este síndrome es más frecuente en la edad adulta, por una reparación aberrante del nervio tras el sufrimiento del mismo debido a una infección, tumor, traumatismo o, como la mayoría de casos descritos, tras una cirugía que implique dicho nervio. Al igual que en adultos, en la edad pediátrica la afectación más frecuente es unilateral y se relaciona con el antecedente de fórceps durante el parto4. Sin embargo, hay casos como el que nos concierne, en los que no existe tal antecedente y la afectación es bilateral5. En este caso, mucho menos frecuente que los anteriores, la fisiopatología se relaciona con una aberración congénita en el trayecto del nervio3.
La clínica es característica y recurrente, con aparición de un eritema facial unilateral o bilateral en de la región inervada por el nervio auriculotemporal, con la estimulación gustativa o a los pocos minutos de iniciarse esta, desapareciendo espontáneamente en un intervalo que varía desde pocos minutos hasta una hora después. Pequeñas diferencias en la distribución del eritema pueden justificarse por las distintas variaciones anatómicas en el trayecto del nervio.
El diagnóstico en niños es clínico y, por tanto, no son necesarias pruebas complementarias. Solo en adultos, y con el objetivo de delimitar exactamente la zona afectada, se realiza la prueba de Minor o del almidón yodado6. Esta prueba consiste en pintar la zona afectada con yodo y mezclarlo con almidón. A continuación, se da al paciente un alimento sialogogo que estimule la salivación y la sudoración consecuente, que hará que se mezcle el yodo con el almidón nos dará un color violáceo oscuro, delimitando así con exactitud la zona afectada.
En Pediatría, y al coincidir con el inicio de la alimentación complementaria, hemos de hacer diagnóstico diferencial con alergia alimentaria. Para ello debemos conocer la entidad que nos ocupa, que se produce con numerosos alimentos (preferentemente cítricos) y en una localización muy precisa. La ausencia de síntomas sistémicos (puesto que no está mediada por mecanismo inmunológico sino por una respuesta nerviosa errónea) nos dará la clave para su confirmación.
En el lactante, el síndrome de Frey es un cuadro benigno y autolimitado. Por ello, el único tratamiento recomendado es la información correcta de los padres para poder mantener una actitud expectante hasta su desaparición con el paso del tiempo, evitando la realización de pruebas complementarias innecesarias.
CONCLUSIÓN
Creemos que es necesario conocer el síndrome de Frey y en particular nuestro caso, por su afectación bilateral excepcional. Al tratarse de una patología poco conocida (y probablemente infradiagnosticada) genera pruebas complementarias y derivaciones innecesarias a consultas de Atención de Especializada, pudiendo sin embargo manejarse fácilmente a nivel del pediatra de Atención Primaria, tranquilizando a la familia y manteniendo una actitud expectante.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Martínez Blanco J. Síndrome de Frey o auriculotemporal en Pediatría: importancia de su conocimiento. Form Act Pediatr Aten Prim. 2012;5:27-9.
- Carpintero Hurtado N, Sainz Gómez C, García Cariñena M, Virto Ruiz MT. Síndrome de Frey: tres observaciones clínicas con dos etiopatogenias diferentes. An Pediatr (Barc). 2006;64:588-90.
- Álvarez Cuesta CC, Rodríguez Díaz E, García Bernárdez AM, Galache Osuna C, Blanco Barrios S, Fernández Menéndez JM. Síndrome auriculotemporal de Frey. Un caso de presentación bilateral en un lactante. Med Cutan Iber Lat Am. 2007;35:295-7.
- Martínez-Baylach J, Arago T, Galdós H, Herrera C, Rubio de Abajo I. Síndrome de Frey secundario a traumatismo obstétrico. Presentación de dos casos. An Pediatr (Barc). 2010;72:272-7.
- Fernández Tejada E, Fernández García N, Meana Meana A, López Villar P. Síndrome acuriculotemporal (síndrome de Frey) en dos lactantes con presentación bilateral. Rev Pediatric Aten Primaria. 2008;10:643-8.
- Pérez Delgado L, Fernández Liesa R, Herrera Tolosana S, Lisbona Alquézar MP, Tejero-Garcés Galve G, Guallar Larpa M, et al. Síndrome de Frey: tratamiento con toxina botulínica. ORL Aragón. 2010;13:31-3.
Comentarios
Este artículo aún no tiene comentarios.






