Vol. 28 - Num. 109
Notas clínicas
Granuloma de Majocchi: presentación clínica y desafíos terapéuticos en lactantes
M.ª Fernanda Echeverría Crocco

aFacultad de Medicina. Universidad de los Andes. Santiago. Chile.
bResidente Pediatría. Universidad de los Andes. Santiago. Chile.
cFacultad de Medicina. Universidad Diego Portales. Santiago. Chile.
Correspondencia: MF Echeverría. Correo electrónico: fecheverriacrocco@gmail.com
Cómo citar este artículo: Echeverría Crocco MF, Pizarro Stanke B, Castro D, Arcos Castro N. Granuloma de Majocchi: presentación clínica y desafíos terapéuticos en lactantes . Rev Pediatr Aten Primaria. 2026;28:71-4. https://doi.org/10.60147/f775ec26
Publicado en Internet: 20-03-2026 - Número de visitas: 1313
Resumen
El granuloma de Majocchi es una dermatofitosis profunda poco frecuente, originada por la invasión de dermatofitos en el folículo piloso y la dermis. Aunque suele observarse en adultos, especialmente tras el uso inapropiado de corticoides tópicos, su presentación en lactantes es excepcional y plantea un importante desafío diagnóstico. Presentamos el caso de un niño menor de un año con placas eritemato-descamativas persistentes, refractarias a tratamientos tópicos convencionales. El diagnóstico se confirmó mediante cultivo micológico, que identificó la presencia de dermatofitos. El paciente mostró una evolución favorable tras la administración de terbinafina oral. Este caso destaca la necesidad de incluir el granuloma de Majocchi en el diagnóstico diferencial de lesiones cutáneas crónicas en población pediátrica y subraya la importancia del reconocimiento temprano y del inicio oportuno de terapia antifúngica sistémica para evitar retrasos terapéuticos.
Palabras clave
● Dermatofitosis ● Diagnóstico diferencial ● Granuloma ● TerbinafinaINTRODUCCIÓN
El granuloma de Majocchi (GM), también denominado perifoliculitis nodular granulomatosa, es una infección fúngica profunda causada por dermatofitos, especialmente Trichophyton rubrum1-3. Se caracteriza por la invasión de la dermis y tejido celular subcutáneo tras la disrupción del folículo piloso2. A diferencia de las dermatosis superficiales, el GM se manifiesta con lesiones inflamatorias perifoliculares que pueden evolucionar a placas infiltradas, nódulos e incluso abscesos2.
Epidemiológicamente, es más común en mujeres adultas y en pacientes inmunosuprimidos por corticoterapia sistémica, neoplasias hematológicas, trasplantes, entre otros2,4. No obstante, en individuos inmunocompetentes se ha descrito una asociación con traumatismos cutáneos locales, como fricción, oclusión o microtraumatismos repetidos, que facilitan la ruptura del infundíbulo folicular y la penetración del dermatofito en la dermis, desencadenando la reacción granulomatosa característica1,5.
Su incidencia en la población pediátrica ha sido poco reportada, con casos descritos principalmente en escolares, generalmente en cuero cabelludo o extremidades6. En lactantes, los reportes son excepcionales7. El diagnóstico suele retrasarse, ya que las manifestaciones clínicas pueden simular otras dermatosis inflamatorias o infecciosas, como foliculitis bacteriana, dermatitis eccematosa o lesiones granulomatosas2. Además, el uso inapropiado de corticoides tópicos puede enmascarar los signos iniciales y favorecer la progresión de la infección hacia formas profundas4. Presentamos el caso de un lactante inmunocompetente con diagnóstico de GM localizado en región glútea.
CASO CLÍNICO
Lactante de sexo femenino de 18 meses, inmunocompetente y sin antecedentes médicos relevantes, consultó por una lesión eritematosa en la región glútea izquierda, de dos meses de evolución. Inicialmente se observaba una placa eritematosa de aproximadamente 2 cm de diámetro, bien delimitada, de bordes papulosos y forma redondeada (Figura 1A). Posteriormente, evolucionó a una lesión maculopapular eritematosa dispuesta en racimo, con una placa seca en su periferia (Figura 1B).
La paciente se encontraba en control dermatológico regular y estaba en tratamiento con mometasona tópica al 0,1%, con leve mejoría inicial seguida de recurrencia y expansión de la lesión. Se instauró luego tratamiento con betametasona y gentamicina (0,05%/0,1%), lo que resultó en un empeoramiento de la lesión (Figura 1C), motivando una nueva consulta.
| Figura 1. Evolución clínica de la lesión |
|---|
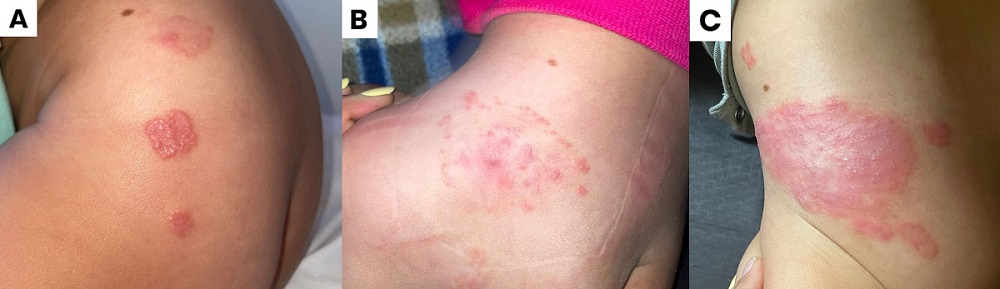 |

Ante la refractariedad clínica, se realizó examen micológico directo y cultivo, que resultaron positivos para Trichophyton rubrum (Figura 2), lo que motivó el diagnóstico de granuloma de Majocchi. Se inició tratamiento con terbinafina oral a dosis de 62,5 mg/día, con excelente evolución clínica y resolución de las lesiones en cuatro semanas. No se reportaron efectos adversos durante el tratamiento y la paciente permaneció libre de recidiva durante un seguimiento de tres meses.
| Figura 2. Examen micológico directo con KOH de muestra de borde de lesión glútea, donde se observan hifas fúngicas septadas, ramificadas y de paredes finas, compatibles con dermatofitos del género Trichophyton |
|---|
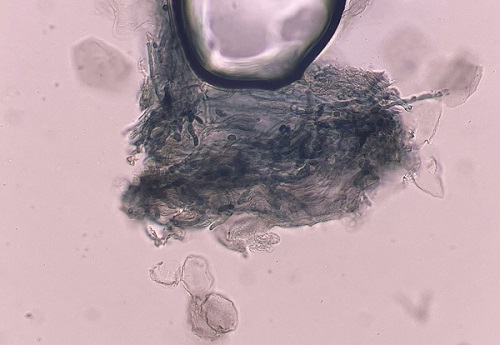 |

DISCUSIÓN
El GM constituye una dermatofitosis profunda cuya patogenia se inicia con la disrupción folicular que permite el ingreso de hifas hacia la dermis2. Este proceso se ve favorecido por la secreción de enzimas proteolíticas, lipasas y colagenasas que degradan la matriz extracelular y el folículo piloso4,7. Además, los dermatofitos presentan mecanismos de evasión inmunológica, como la producción de glicoproteínas de pared celular y la modulación de la respuesta inmune, bloqueando los receptores tipo Toll (TLR), induciendo linfocitos T reguladores y suprimiendo la respuesta Th1 mientras activan la Th2, lo que favorece una inflamación granulomatosa crónica y perifolicular2,4.
El espectro clínico varía en función del estado inmunitario del huésped. En inmunocompetentes, suele limitarse a pápulas o nódulos perifoliculares2, mientras que en pacientes inmunosuprimidos se han descrito formas extensas, con abscesos profundos e incluso diseminación sistémica8,9.
Aunque la mayoría de los reportes provienen de población adulta1,3,7, la entidad se ha descrito también en Pediatría, con mayor frecuencia en escolares y adolescentes6,7, localizándose predominantemente en cuero cabelludo y extremidades. Los casos en lactantes son excepcionales7, lo que explica que esta patología pueda ser subdiagnosticada en esta edad, donde con frecuencia se confunde con dermatitis eccematosas, foliculitis bacteriana u otras dermatosis granulomatosas2,6.
El uso inapropiado de corticoides tópicos se ha consolidado como un factor de riesgo para la progresión de infecciones superficiales a formas profundas, conocido como tiña incógnita4. Este antecedente frecuente no solo retrasa el diagnóstico, sino que puede modificar la morfología clínica, conllevando tratamientos inadecuados2.
La confirmación diagnóstica se basa en la histopatología2,7,9, que evidencia hifas en el folículo piloso acompañadas de inflamación granulomatosa perifolicular, siendo las tinciones ácido peryódico de Schiff (PAS) y Gomori metenamina de plata (GMS) las más sensibles7,9. No obstante, el cultivo micológico conserva un rol esencial, ya que permite confirmar la especie y orientar el tratamiento antifúngico2,3,7.
El examen directo con hidróxido de potasio (KOH) puede ser positivo, detectando hifas y esporas. Sin embargo, puede ser insuficiente para distinguir dermatofitosis superficiales de las invasivas, dando resultados negativos incluso en casos de GM1,2,7. Series clínicas han mostrado que Trichophyton rubrum constituye el agente causal más frecuente, responsable de hasta dos tercios de los casos2,3.
El tratamiento requiere antifúngicos sistémicos debido a la profundidad de la infección. La terbinafina se considera actualmente el fármaco de elección por su alta eficacia, rapidez de acción y perfil de seguridad favorable3. Estudios recientes confirman que la duración óptima varía entre semanas y meses, según la extensión y el estado inmunológico del paciente.
Este caso contribuye a ampliar el espectro clínico descrito en la literatura, documentando la aparición de GM en un lactante inmunocompetente, una presentación infrecuente. Más allá de su rareza, resalta la importancia de incorporar el cultivo micológico en lesiones cutáneas crónicas y refractarias, así como reconocer el impacto del uso inadecuado de corticoides tópicos en la progresión de la dermatofitosis.
El GM debe ser considerado dentro del diagnóstico diferencial de lesiones eritematosas o nodulares persistentes en la infancia. El diagnóstico temprano y tratamiento antifúngico sistémico son determinantes para optimizar el pronóstico y evitar complicaciones de esta enfermedad.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Contribución de los autores: diseño del manuscrito, búsqueda bibliográfica, redacción y revisión crítica (MFEC, BP), análisis clínico y revisión del manuscrito (DC), búsqueda bibliográfica, redacción y revisión crítica (NAC).
Los autores han remitido un formulario de consentimiento de los padres/tutores para publicar información de su hijo/a.
ABREVIATURAS
GM: granuloma de Majocchi.
BIBLIOGRAFÍA
- Ilkin M, Durdu M, Karakaş M. Majocchi’s granuloma: a symptom complex caused by fungal pathogens. Med Mycol. 2012;50(5):449-57. https://doi.org/10.3109/13693786.2012.669503
- Boral H, Durdu M, İlkit M. Majocchi’s granuloma: current perspectives. Infect Drug Resist. 2018;11:751-60. https://doi.org/10.2147/IDR.S145027
- Bonifaz A, Tirado Sánchez A, Mercadillo P, Fierro Arias l. Treatment of Majocchi granuloma. A retrospective study of 36 cases. J Dermatolog Treat. 2021;32(2):264-5. https://doi.org/10.1080/09546634.2019.1646392
- Tirado Sánchez A, Ponce Olivera RM, Bonifaz A. Majocchi’s Granuloma (Dermatophytic Granuloma): Updated Therapeutic Options. Curr Fungal Infect Rep. 2015;9:204-12. https://doi-org.uandes.idm.oclc.org/10.1007/s12281-015-0234-1
- Zheng YY, Li Y, Chen MY, Mei QY, Zhang RZ. Majocchi's granuloma on the forearm caused by Trichophyton tonsurans in an immunocompetent patient. Ann Clin Microbiol Antimicrob. 2020;19(1):39. https://doi.org/10.1186/s12941-020-00382-y
- Marco Campos S, Pariente Martín M, Sequí Canet JM, Angelats Romero CM. Granuloma de Majocchi [Majocchi granuloma]. An Pediatr (Engl Ed). 2019;91(4):274-5. https://doi.org/10.1016/j.anpedi.2018.07.012
- Castellanos J, Guillén Flórez A, Valencia Herrera A, Toledo Bahena M, Ramírez Cortés E, Toussaint Caire S, et al. Unusual Inflammatory Tinea Infections: Majocchi's Granuloma and Deep/Systemic Dermatophytosis. J Fungi (Basel). 2021;7(11):929. https://doi.org/10.3390/jof7110929
- Khodadadi RB, Yetmar ZA, Montagnon CM, Johnson EF, Abu Saleh OM. Majocchi's granuloma-A multicenter retrospective cohort study. JAAD Int. 2023;13:104-11. https://doi.org/10.1016/j.jdin.2023.08.010
- Durdu M, Kandemir H, Ilkit M, de Hoog GS. Changing Concepts and Current Definition of Majocchi's Granuloma. 2020;185(1):187-92. https://doi.org/10.1007/s11046-019-00358-3




