Vol. 28 - Num. 109
Notas clínicas
Onicomadesis, cuando las uñas se desprenden
Edwin A. Gonzáleza, Mónica L. Herrerab, Joanina Osoriob
aPediatra. Clínica Somer. Rionegro. Antioquia. Profesor de Pediatría. Corporación universitaria Remington. Medellín. Colombia .
bMIR-Pediatría. Clínica Somer. Rionegro. Antioquia. Corporación universitaria Remington. Medellín. Colombia.
Correspondencia: ML Herrera. Correo electrónico: monica.herrera.1818@miremington.edu.co
Cómo citar este artículo: González EA, Herrera ML, Osorio J. Onicomadesis, cuando las uñas se desprenden . Rev Pediatr Aten Primaria. 2026;28:[en prensa].
Publicado en Internet: 09-03-2026 - Número de visitas: 46
Resumen
La onicomadesis es una entidad poco frecuente en la infancia y no se tienen datos claros sobre su prevalencia. Su aparición genera gran ansiedad en los cuidadores, aunque suele tratarse de un proceso benigno y autolimitado. Se han reportado casos aislados de onicomadesis tras infecciones virales, aunque también se ha descrito como complicación de enfermedades autoinmunes ─como pénfigo vulgar o alopecia areata─, enfermedades sistémicas graves ─como el síndrome de Guillain-Barré y la enfermedad de Kawasaki─, uso de fármacos ─como quimioterapia, antiepilépticos, antibióticos o retinoides─, y en el contexto neonatal tras un trauma obstétrico o infecciones fúngicas locales. En este documento presentamos dos casos clínicos en los cuales se desarrollan dos causas de onicomadesis ─causa idiopática y causa viral─, y destacamos la importancia de realizar una adecuada historia clínica para llegar al diagnóstico mediante el interrogatorio con el fin de no solicitar exámenes o pruebas de laboratorio adicionales. Se describen, además, las posibles etiologías presentes en esta entidad, para que en un futuro el personal de salud se pueda basar en la información dada en pro de realizar un mejor abordaje diagnóstico. En los dos casos expuestos, destacamos la importancia de dar una explicación adecuada a los padres, tranquilizándoles y explicándoles el curso benigno y autolimitado de la condición clínica presentada.
Palabras clave
● Enfermedad mano-pie-boca ● Enterovirus ● Líneas de Beau ● Onicomadesis ● UñasIntroducción
La onicomadesis se define como el desprendimiento proximal de la lámina ungueal, consecuencia de una interrupción transitoria en la actividad proliferativa de la matriz ungueal, sin que medie un trauma evidente. Esta entidad constituye un hallazgo poco frecuente en Pediatría y, hasta la fecha, no se dispone de datos precisos sobre su prevalencia.
Su asociación con el virus mano-pie-boca fue descrita por primera vez en el año 2000 en 5 niños en Chicago (EE. UU.), desde entonces, se ha observado un incremento en el número de casos reportados en los últimos años1.
Aunque su curso suele ser benigno y autolimitado, la apariencia llamativa de las uñas afectadas genera con frecuencia gran ansiedad en los cuidadores. Entre las causas descritas, se incluyen infecciones virales, otras infecciones sistémicas, fármacos, enfermedades autoinmunes, procesos graves y formas idiopáticas. El reconocimiento clínico es fundamental para orientar el diagnóstico y evitar intervenciones o tratamientos innecesarios.
En este artículo presentamos una serie de dos casos de onicomadesis en la infancia de origen no traumático y con evolución favorable. Asimismo, realizamos una revisión de la literatura respecto a sus principales mecanismos etiológicos, fisiopatológicos y características clínicas2.
Caso 1
Paciente masculino de dos años y medio de edad, sin antecedentes patológicos de interés. Es traído por los padres a la consulta ambulatoria de Pediatría tras presentar 3 días de fiebre asociada a hiporexia y adinamia. Posteriormente, inicia rinorrea clara y tos húmeda, predominante en la noche. El examen clínico no muestra un compromiso general y es dado de alta con recomendaciones y cuidados generales.
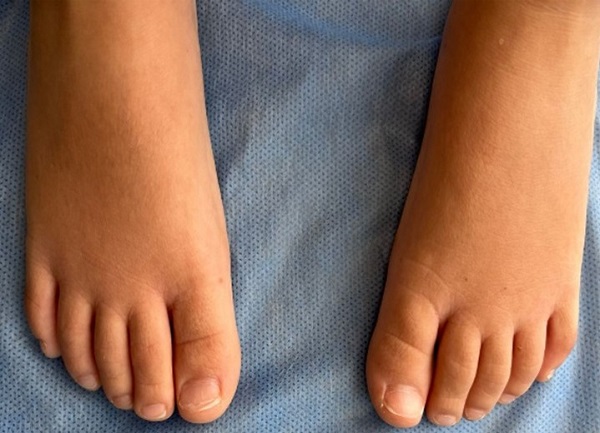
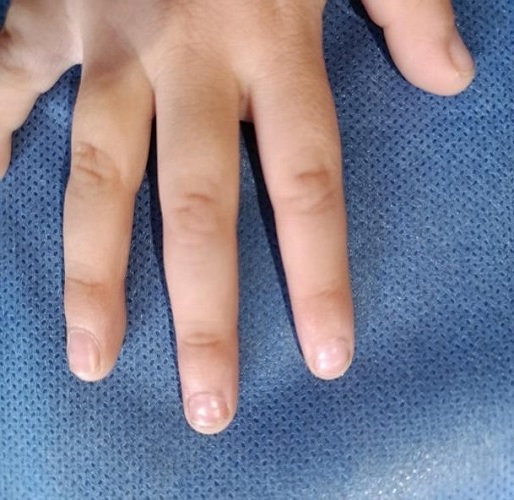
Tres semanas después, acuden nuevamente al notar desprendimiento de la porción proximal de la lámina ungueal en las uñas del tercer y cuarto dedo de la mano izquierda (Figura 1). Al examinarlo, se encuentra desprendimiento proximal completo de la lámina ungueal del primer dedo del pie derecho, hallazgo compatible con onicomadesis (Figura 2). La evolución es favorable, con resolución espontánea entre 6 y 8 semanas, y crecimiento de uñas nuevas sanas (Figura 3).
| Figura 1. Desprendimiento proximal de la lámina ungueal en tercer y cuarto dedo de la mano izquierda, compatible con onicomadesis |
|---|
 |

| Figura 2. Onicomadesis del primer dedo del pie derecho, con desprendimiento completo de la lámina ungueal |
|---|
 |

Caso 2
Paciente masculino de dos años y siete meses de edad, sin antecedentes patológicos de importancia. Asiste a la consulta ambulatoria en compañía de sus padres, por descamación en las uñas de manos y pies, manifestando gran preocupación. Un mes antes de la consulta, el niño cursó con un cuadro clínico de 7 días de fiebre y lesiones vesiculopapulares que iniciaron en la región perioral, manos y pies, para luego generalizarse a piernas, brazos, glúteos y tronco.
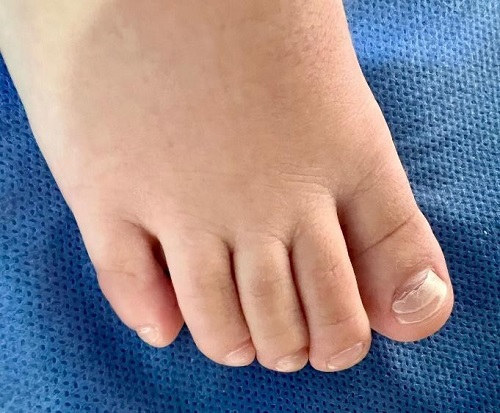
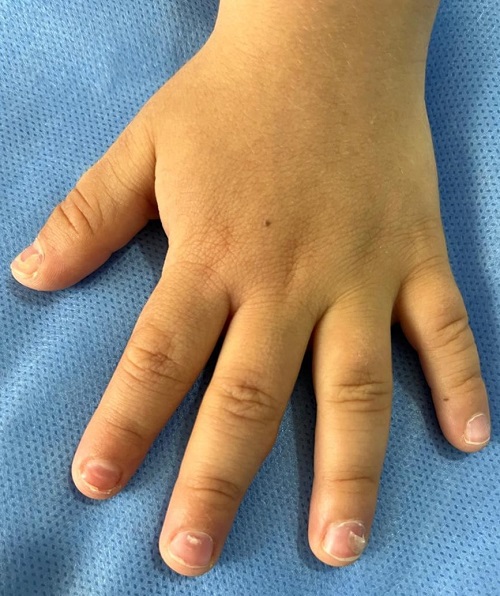
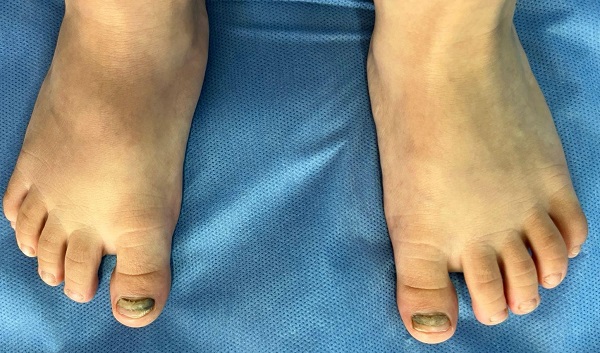
Al examen físico, se observa elevación del lecho ungueal en las uñas del primer, segundo, tercer y cuarto dedo de ambas manos, con mayor compromiso en el primer y cuarto dedo de mano izquierda (Figura 4). En los hallux de ambos pies se evidencia melanoniquia y onicocauxis, asociadas a desprendimiento parcial de la lámina de la matriz ungueal. El cuadro clínico se considera compatible con onicomadesis; por lo tanto, se tranquiliza a los padres, se brinda información adecuada y se mantiene una vigilancia evolutiva (Figura 5).
| Figura 4. Desprendimiento proximal parcial de la lámina ungueal en primer y cuarto dedo de la mano izquierda, compatible con onicomadesis posterior a infección viral |
|---|
 |

| Figura 5. Onicomadesis en ambos hallux con presencia de melanoniquia y onicocauxis, observándose regeneración parcial de la lámina ungueal |
|---|
 |

DISCUSIÓN
En Pediatría, la mayoría de los casos de onicomadesis presentan una etiología infecciosa; dentro de esta, la enfermedad mano-pie-boca (EMPB) se destaca como la asociación más ampliamente documentada, particularmente en relación con serotipos de enterovirus como Coxsackie A6. En nuestra serie, el primer caso correspondió a una onicomadesis probablemente postinfecciosa, precedida por un cuadro viral autolimitado sin manifestaciones cutáneo-mucosas características. El segundo caso presentó onicomadesis posterior a un cuadro clínico compatible con EMPB, con un intervalo temporal típico y compromiso ungueal múltiple. En conjunto, estos casos reflejan la heterogeneidad clínica y etiológica de la onicomadesis en la edad pediátrica.
Las causas de onicomadesis son diversas. En los últimos años, esta entidad ha sido descrita como una manifestación cutánea tardía de la EMPB, con un periodo de latencia entre 4 y 10 semanas desde la fase aguda, atribuida a una detención transitoria del crecimiento ungueal secundaria a la afectación viral. Chiu et al. describieron tres posibles mecanismos fisiopatológicos: 1) un impacto sistémico viral, hipótesis con menor sustento debido a la falta de correlación entre la gravedad de la infección y la localización limitada de la alteración ungueal; 2) un daño local por lesiones vesiculares perimatriciales que comprometerían el epitelio germinativo, aunque la presencia de casos sin lesiones periungueales sugiere que este sería un mecanismo secundario; y 3) un efecto directo de cepas virales altamente virulentas, como Coxsackie A6, sobre las células de la matriz ungueal, considerado el mecanismo más sólido por su correlación experimental3,4.
Además de la enfermedad mano-pie-boca, se han descrito casos aislados de onicomadesis posteriores a otras infecciones virales. Kocak et al. documentaron el caso de dos hermanas que desarrollaron onicomadesis sin lesiones periungueales tras una infección por varicela, con resolución espontánea. Asimismo, se ha descrito como complicación de enfermedades autoinmunes, como pénfigo vulgar o alopecia areata; de enfermedades sistémicas graves, como el síndrome de Guillain-Barré y la enfermedad de Kawasaki; y en asociación con el uso de fármacos, como quimioterapia, antiepilépticos, antibióticos y retinoides. En algunos casos, no es posible identificar una causa, considerándose entonces una forma idiopática, ya sea esporádica o con patrón familiar dominante4,5.
La Tabla 1 resume las principales etiologías reportadas en la literatura.
| Tabla 1. Clasificación etiológica de la onicomadesis | ||
|---|---|---|
| Categoría etiológica | Causas específicas | Observaciones clínicas relevantes |
| Infecciosas |
|
|
| Autoinmune |
|
|
| Enfermedad sistémica grave |
|
|
| Medicamentos |
|
|
| Neonatal |
|
|
| Idiopática |
|
|
| Adaptada de: Hardin J, Haber RM. Onychomadesis: literature review6. | ||

De manera complementaria, Hardin y Haber propusieron que, en algunos casos, la matriz no detiene por completo su actividad, sino que produce una lámina ungueal estructuralmente débil que termina desprendiéndose. Asimismo, sugieren que la desincronización entre la porción dorsal y ventral de la uña (formadas por la matriz proximal y distal, respectivamente) podría explicar ciertas deformidades observadas. Dado que el crecimiento ungueal es lento, con un promedio de 40 días en las uñas de las manos y hasta 80 días en las de los pies, las manifestaciones clínicas visibles suelen corresponder a eventos ocurridos varias semanas antes6.
Clínicamente, la onicomadesis cursa de forma generalmente asintomática, sin eritema, inflamación ni dolor asociados. Suele comprometer varias uñas, con predominio en manos y distribución asimétrica. El inicio suele observarse entre 2 y 8 semanas después del evento desencadenante, frecuentemente de origen infeccioso, farmacológico o asociado a un cuadro sistémico agudo, y sigue un curso benigno, sin repercusión sistémica. La regeneración ungueal ocurre de manera espontánea, con restitución completa en un periodo de 6 a 12 semanas. Por ello, el diagnóstico se fundamenta en una historia clínica detallada que permita identificar factores predisponentes recientes, evitando estudios invasivos o tratamientos innecesarios7.
En cuanto al manejo, no existe un tratamiento específico para la onicomadesis. La estrategia recomendada es expectante, con observación ambulatoria y seguimiento clínico hasta la regeneración completa de las uñas. Es fundamental brindar educación a los cuidadores, ya que la apariencia llamativa del desprendimiento genera ansiedad, a pesar de tratarse de un proceso benigno y autolimitado. Debe evitarse el uso innecesario de antifúngicos o antibióticos, así como la realización de procedimientos diagnósticos invasivos que no aportan beneficio. Desde el punto de vista preventivo, es conveniente reforzar medidas de higiene y control de infecciones virales en ambientes escolares o comunitarios. Aunque actualmente no existen vacunas de uso rutinario para enterovirus asociados a esta enfermedad, la vigilancia clínica y epidemiológica puede contribuir a identificar patrones de circulación y a anticipar brotes asociados a esta manifestación8.
CONCLUSIONES
La onicomadesis en la infancia es un hallazgo poco frecuente que, aunque genera gran preocupación en los cuidadores, cursa en la mayoría de los casos de manera benigna y autolimitada. Los dos casos aquí descritos, uno posterior a un cuadro infeccioso viral y otro asociado a una presentación clínica compatible con enfermedad mano-pie-boca, ilustran la heterogeneidad clínica y etiológica de esta entidad. Su reconocimiento oportuno por parte del personal de salud permite orientar el diagnóstico, evitar estudios o tratamientos innecesarios y brindar una adecuada educación a los familiares.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Todos los autores han contribuido de forma equivalente en la elaboración del manuscrito publicado.
Los autores declaran que cuentan con el consentimiento de los padres/tutores para publicar información de su hijo/a.
ABREVIATURAS
EMPB: enfermedad mano-pie-boca.
BIBLIOGRAFÍA
- Navarro Moreno E, Almagro López D, Jaldo Jiménez R, Del Moral Campaña MC, Árbol Fernández G, Pérez Ruiz M, et al. Brote de enfermedad boca-mano-pie y onicomadesis causado por el virus Coxsackie A16. An Pediatr (Barc). 2015;82(4):235-41. https://doi.org/10.1016/j.anpedi.2014.05.015
- Kaikati J, Merhy R, Sarkis AS, Stephan F. Onychomadesis and physical trauma: A case report during the Beirut blast and a literature review. Ann Dermatol Vénéréologie. 2022;149(4):294-5. https://doi.org/10.1016/j.annder.2022.04.001
- Chiu HH, Liu MT, Chung WH, Ko YS, Lu CF, Lan CCE, et al. The Mechanism of Onychomadesis (Nail Shedding) and Beau’s Lines Following Hand-Foot-Mouth Disease. Viruses. 2019;11(6):522. https://doi.org/10.3390/v11060522
- Sous D, Starace MVR, Chen l, Nieman EL, Anadkat MJ, Piraccini BM, et al. Recurrent Onychomadesis of the Toenails in Children and Adults: A Case Series. Skin Appendage Disord. 2022;8(1):31-3. https://doi.org/10.1159/000519016
- Chang CH, Stein SL. Malassezia ‐associated skin diseases in the pediatric population. Pediatr Dermatol. 2024;41(5):769-79. https://doi.org/10.1111/pde.15603
- Hardin J, Haber RM. Onychomadesis: literature review. Br J Dermatol. 2015;172(3):592-6. https://doi.org/10.1111/bjd.13339
- Meseguer Yebra P, Meseguer Yebra C. Cuando las uñas se caen: la onicomadesis. Pediatría Aten Primaria. 2013;15(58):e67-70. https://dx.doi.org/10.4321/S1139-76322013000200011
- Arredondo-Nontol R, Arredondo-Nontol M, Castillo-Peña l, Vertiz EA, Gómez GL, Reto N. Onicomadesis como manifestación secundaria de la enfermedad boca-mano-pie. Biomédica. 2025;45(2):190-6. https://doi.org/10.7705/biomedica.7171