Vol. 28 - Num. 110
Originales
Contribución de la Atención Primaria al abordaje de la salud mental
Miguel Antoñón Rodríguez
aServicio de Pediatría. Hospital Universitario de Torrejón. Torrejón de Ardoz. Madrid. España.
bMIR-Pediatría. Hospital Universitario de Torrejón. Torrejón de Ardoz. Madrid. España.
Correspondencia: M Antoñón. Correo electrónico: miguelantrod@hotmail.es
Cómo citar este artículo: Antoñón Rodríguez M, Aldana Villamañán M, Rosillo Martín C, Escobar Pirela HD. Contribución de la Atención Primaria al abordaje de la salud mental . Rev Pediatr Aten Primaria. 2026;28:[en prensa].
Publicado en Internet: 13-04-2026 - Número de visitas: 966
Resumen
Introducción: en los últimos años la patología psiquiátrica pediátrica ha presentado un aumento importante, alcanzando una prevalencia del 25% en nuestro medio. En la sociedad occidental se ha evidenciado un aumento de su incidencia, así como del desarrollo de conductas autoagresivas (CA), alcanzando el 16% en la población infantojuvenil.
Material y métodos: estudio observacional retrospectivo que analiza 198 pacientes atendidos en urgencias de un hospital de segundo nivel entre 2019 y 2024, cuyo objetivo es evaluar las conductas autoagresivas y el papel de la Atención Primaria (AP) en esta población.
Resultados: en nuestra muestra, predominantemente femenina (71,3%) existió una prevalencia de CA del 33,3%. Se identificaron factores de riesgo significativos como el acoso escolar (odds ratio [OR]: 2,24) y las comorbilidades psiquiátricas (OR: 3,32). Pacientes con trastornos mixtos ansioso-depresivos presentaron un riesgo de CA que decuplicó a aquellos diagnosticados de ansiedad aislada. El valor de la AP se muestra en el diagnóstico precoz de los casos que alcanzaron mayor gravedad. La derivación a salud mental especializada (SME) se presentó como un factor protector, reduciendo significativamente el riesgo de CA (OR: 0,24).
Conclusiones: nuestros resultados muestran la importancia de la Pediatría de AP como un filtro eficaz para el cribado de los casos graves. Es necesario fortalecer este nivel asistencial con formación específica y recursos, tanto formativos como de tiempo asistencial, suficientes para garantizar un abordaje preventivo, integral y coordinado de la salud social pediátrica.
Palabras clave
● Adolescencia ● Conductas autoagresivas ● Infancia ● Salud mental ● SuicidioINTRODUCCIÓN
La salud mental en la etapa infantojuvenil representa uno de los mayores desafíos asistenciales para la salud pública en la actualidad. La patología psiquiátrica pediátrica afecta aproximadamente al 15-25% de niños y adolescentes en nuestro medio, lo que evidencia una llamativa prevalencia en aumento en los últimos años1,2. Este incremento sostenido genera una elevada presión sobre los sistemas de salud y demanda una mayor respuesta tanto en las consultas de Atención Primaria (AP) como en las unidades de urgencias pediátricas.
Dentro del espectro de las alteraciones de la salud mental pediátrica, la mayoría de los casos presentan cuadros clínicos compatibles con trastornos depresivos o pertenecientes al espectro ansioso3. En este grupo de pacientes, el desarrollo de conductas autolesivas y/o el intento autolítico se presenta en una proporción considerable, alcanzando hasta el 16% de los casos4. Se advierte un incremento en la incidencia de estas conductas, cuya prevalencia es significativamente mayor en la población femenina. Su naturaleza es polifuncional: desde la intención ansiolítica y la restauración de la integridad del yo frente a episodios de despersonalización, hasta la interpelación del entorno relacional5. Estas cifras resaltan la magnitud crítica del problema y subrayan la necesidad de diseñar e implementar estrategias eficaces para su abordaje.
El objetivo del estudio fue analizar las características de los pacientes pediátricos con patología psiquiátrica y describir las asociaciones de las intervenciones realizadas en su pronóstico.
MATERIAL Y MÉTODOS
Realizamos un estudio observacional retrospectivo en una unidad de urgencias pediátricas de un hospital de segundo nivel, incluyendo a todos los menores de 16 años atendidos con algún diagnóstico psiquiátrico, según la clasificación CIE 106, especificados en la Tabla 1, entre el 1 de enero de 2019 y el 31 de diciembre de 2024. Fueron excluidos aquellos casos cuya historia clínica solo contenía dicho episodio de atención para asegurar un seguimiento longitudinal de, al menos, 12 meses. Se revisaron tanto los antecedentes como la evolución contenida en la historia clínica hasta el 1 de junio de 2025. La variable de estudio principal fue la presencia de “conductas autoagresivas”, una variable compuesta que incluía tanto las autolesiones como la ideación o el intento autolítico.
| Tabla 1. Codificación CIE 10 según apartados clínicos | ||
|---|---|---|
| CIE 10 | Diagnóstico | |
| Ansiedad | F06.4 | Trastorno de ansiedad debido a enfermedad fisiológica conocida |
| F41.1 | Trastorno de ansiedad generalizada | |
| F41.8 | Otros trastornos de ansiedad especificados | |
| F41.9 | Trastorno de ansiedad, no especificado | |
| F43.20 | Trastorno de adaptación, no especificado | |
| F43.22 | Trastorno de adaptación con ansiedad | |
| F43.23 | Trastorno de adaptación con ansiedad y depresión mixtas | |
| F93.0 | Trastorno de ansiedad por separación de la infancia | |
| F93.8 | Otros trastornos emocionales de la infancia | |
| Depresión | F32.0 | Episodio depresivo mayor, único, leve |
| F32.1 | Episodio depresivo mayor, único, moderado | |
| F32.2 | Episodio depresivo mayor, único, grave sin síntomas psicóticos | |
| F32.3 | Episodio depresivo mayor, único, grave con síntomas psicóticos | |
| F32.4 | Episodio depresivo mayor, único, en remisión parcial | |
| F32.5 | Episodio depresivo mayor, único, en remisión total | |
| F32.9 | Episodio depresivo mayor, único, no especificado | |
| F33.0 | Trastorno depresivo recurrente, episodio leve actual | |
| F33.1 | Trastorno depresivo recurrente, episodio moderado actual | |
| F33.2 | Trastorno depresivo recurrente, episodio grave actual sin psicosis | |
| F33.3 | Trastorno depresivo recurrente, episodio grave actual con psicosis | |
| F33.41 | Trastorno depresivo recurrente, en remisión parcial | |
| F33.42 | Trastorno depresivo recurrente, en remisión total | |
| F33.9 | Trastorno depresivo recurrente, no especificado | |
| Trastorno bipolar y del humor | F31.30 | Trastorno bipolar, episodio actual depresivo leve o moderado, no especificado |
| F31.31 | Trastorno bipolar, episodio actual depresivo leve | |
| F31.32 | Trastorno bipolar, episodio actual depresivo moderado | |
| F31.4 | Trastorno bipolar, episodio actual depresivo grave sin psicosis | |
| F31.5 | Trastorno bipolar, episodio actual depresivo grave con psicosis | |
| F31.75 | Trastorno bipolar, actualmente en remisión parcial, episodio depresivo | |
| F31.76 | Trastorno bipolar, actualmente en remisión total, episodio depresivo | |
| F31.81 | Trastorno bipolar tipo II | |
| F31.9 | Trastorno bipolar, no especificado | |
| F34 | Ciclotimia o distimia (trastornos del humor persistentes) | |
| Otros | F23 | Trastorno psicótico agudo y transitorio |
| F23.8 | Otros trastornos psicóticos agudos y transitorios | |
| F43.23 | Trastorno adaptativo mixto, con ansiedad y depresión | |
| R45.851 | Ideación suicida | |

El resto de las variables incluidas en el modelo multivariante fueron seleccionadas en base a su relevancia clínica, descrita en la literatura previa7,8, y la calidad de los datos disponibles en las historias clínicas. Se priorizaron aquellas variables relacionadas con los factores de riesgo y con el proceso asistencial, especialmente el papel de la AP, en consonancia con los objetivos de nuestro estudio.
Por ello, incluimos variables sociodemográficas como la fecha de nacimiento, la edad (en años), el sexo, el tipo de familia (nuclear, monoparental, separados, acogida, otros) y el año de debut; factores de riesgo como el acoso escolar (bullying) o las comorbilidades psiquiátricas (antecedentes familiares, consumo de tóxicos) y/o médicas (enfermedades crónicas como la diabetes, el cáncer o enfermedades reumatológicas; variables clínicas como el diagnóstico principal establecido por un especialista en psiquiatría según la clasificación general (ansiedad, depresión, trastorno mixto ansioso-depresivo, otro). Por su alta prevalencia consideramos el diagnóstico F43.23 de forma independiente. Recogimos datos sobre al año de debut y el lugar del diagnóstico (urgencias, AP, otro).
Además, registramos referencias asistenciales en AP: año de primera consulta por motivo psiquiátrico, número total de consultas, inicio de tratamiento, derivación a SME y adherencia al seguimiento en el centro de salud, considerando esta como el cumplimiento de al menos tres revisiones programadas por su pediatra tras el diagnóstico inicial, junto con una adherencia documentada al plan terapéutico y a las citas de control establecidas.
El análisis estadístico de los datos fue realizado mediante el software IBM SPSS Statistics v25. Los datos categóricos se compararon mediante la prueba Chi2. La significación estadística se definió como p <0,05. Para los datos que no seguían una distribución normal utilizamos la prueba U de Mann-Whitney. La probabilidad de CA por factores independientes fue establecida mediante regresión logística binaria. El estudio fue aprobado por el Comité Ético de nuestro centro (código CEImHUV 2025.032).
RESULTADOS
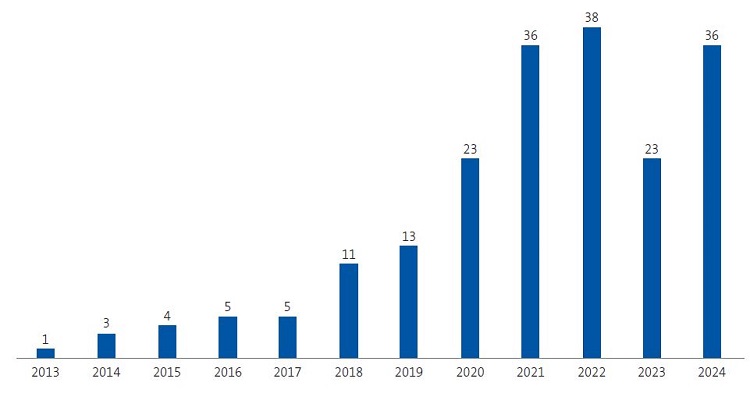
Incluimos un total de 198 pacientes (71,3% mujeres), cuyas características se presentan en la Tabla 2. El 33,3% de los casos mostró CA. La incidencia anual de patología psiquiátrica pediátrica en nuestra muestra se refleja en la Figura 1, mostrando un pico máximo en el año 2022.
| Tabla 2. Características y antecedentes psicosociales | ||||||||
|---|---|---|---|---|---|---|---|---|
| Variable | CA Sí | CA No | Chi2 | Fisher | p | OR | IC 95 | |
| Sexo (n, %) | Femenino | 55 (39) | 86 (61) | 7,1 | <0,01 | 2,02 | 1,14-3,57 | |
| Masculino | 11 (19,3) | 46 (80,7) | ||||||
| Edad en años (media, DE) | 11,4 (2,6) | 11 (2,9) | ||||||
| Situación familiar (n, %) | Nuclear | 35 (34,7) | 66 (65,3) | 5,2 | 0,22 | |||
| Monoparental | 0 (0) | 4 (100) | ||||||
| Separados | 11 (55) | 9 (45) | ||||||
| Acogida | 20 (43,5) | 26 (56,5) | ||||||
| Otros | 0 (0) | 1 (100) | ||||||
| Bullying (n, %) | 30 (53,6) | 26 (46,4) | 5,8 | <0,05 | 2,24 | 1,15-4,35 | ||
| Comorbilidades (n, %) | Médicas | 4 (20) | 16 (80) | 1,8 | 0,22 | |||
| Psiquiátricas | 28 (53,8) | 24 (46,2) | 13,4 | <0,01 | 3,32 | 1,72-6,41 | ||
| Diagnóstico principal (n, %) | Ansiedad | 23 (18,0) | 105 (82,0) | 39,8 | <0,01 | |||
| Depresión | 2 (66,7) | 1 (33,3) | ||||||
| Mixto | 24(68,6) | 11 (31,4) | ||||||
| Otro | 17 (23,1) | 15 (46,9) | ||||||
|
CA: conductas autoagresivas; IC 95: intervalo de confianza del 95%; OR: odds ratio. |
||||||||

Las CA fueron más frecuentes en depresión y trastornos mixtos ansioso-depresivos (p <0,01). Frente a la ansiedad, el riesgo de presentar CA fue diez veces mayor en aquellos pacientes diagnosticados de trastornos mixtos ansioso-depresivos (F43.23) (OR: 10,0; intervalo de confianza del 95% [IC 95]: 4,3-23,1; p <0,01). No encontramos diferencias en cuanto al riesgo de CA entre pacientes diagnosticados de depresión (OR: 9,1; IC 95: 0,80-105,0; p 0,08), frente a la ansiedad.
Observamos una mayor proporción de CA en aquellos pacientes cuyo primer diagnóstico de patología psiquiátrica se estableció inicialmente en AP (p <0,01). El uso de recursos en AP queda recogido en la Tabla 3.
| Tabla 3. Uso de prestaciones en Atención Primaria | |||||||
|---|---|---|---|---|---|---|---|
| Variable | CA Sí | CA No | Chi2 | p | OR | IC 95 | |
| Consulta (n, %) | Sí | 55 (33,3) | 110 (66,7) | 0,1 | 0,91 | 1,05 | 0,46-2,38 |
| No | 10 (32,3) | 21 (67,7) | |||||
| Inicio del tratamiento (n, %) | Sí | 2(12,5) | 14 (87,5) | 2,9 | 0,06 | 0,26 | 0,06-1,21 |
| No | 53 (35,1) | 98 (64,9) | |||||
| Derivación a SME (n, %) | Sí | 4 (10,0) | 36 (90,0) | 3,7 | <0,05 | 0,24 | 0,07-0,82 |
| No | 46 (35,9) | 82 (64,1) | |||||
| Adherencia (n, %) | Sí | 25 (43,1) | 33 (56,9) | 3,4 | 0,08 | 0,69 | 0,45-1,05 |
| No | 29 (29,6) | 69 (70,4) | |||||
|
CA: conductas autoagresivas; IC 95: intervalo de confianza del 95%; OR: odds ratio; SME: salud mental especializada. |
|||||||

En cuanto a la distribución de recursos (Tabla 4), hallamos diferencias estadísticamente significativas en el número de consultas tanto en AP como en SME. Los pacientes con CA presentaron un rango promedio significativamente mayor en comparación con aquellos sin CA, de forma similar a lo que ocurre para las consultas en SME.
| Tabla 4. Distribución de recursos | ||||||
|---|---|---|---|---|---|---|
| Variable | CA Sí | CA No | Rango promedio CA Sí | Rango promedio CA No | Mann-Whitney | p |
| Consultas AP | 55 | 111 | 108,3 | 71,2 | 1689 | <0,01 |
| Consultas SME | 64 | 132 | 140,2 | 78,3 | 1555,5 | <0,01 |
|
AP: Atención Primaria; CA: conductas autoagresivas; SME: salud mental especializada. |
||||||

DISCUSIÓN
Nuestros resultados muestran una mayor frecuencia de CA en comparación con la literatura internacional. Lui et al., en el año 2022, establecen prevalencias de CA del 21,3%, de las cuales aproximadamente un 17% evolucionan de ideación a intento autolítico. Esto resalta la magnitud del problema y la necesidad de estrategias de identificación temprana. En nuestro medio las visitas a urgencias en menores por estos motivos han aumentado en los últimos años1,9, principalmente en las mujeres1,3.
En nuestra muestra destaca el papel protector de la AP. Aquellos pacientes identificados en AP mostraron paradójicamente una mayor proporción de CA, lo que probablemente refleja una mejor detección de casos potencialmente graves y un adecuado cribado a nivel asistencial. Esto sugiere que el pediatra de AP actúa como un filtro eficaz, detectando con mayor precisión los casos de mayor gravedad clínica. En este contexto, la Academia Americana de Pediatría recomienda realizar un screening universal de riesgo de suicidio a los 12 años para poder identificar e intervenir de forma precoz10. La AP representa un punto de contacto frecuente con el sistema sanitario en nuestro medio. Sin embargo, a pesar de que ya se han establecido las bases de un plan de acción estatal, el cribado sistemático de la población infantil aún no se ha instaurado de forma oficial11.
Sin alcanzar la significación estadística, se observó una tendencia protectora tanto para el inicio del tratamiento como para la adherencia al seguimiento en AP. Esto sugiere que el mero hecho de consultar en AP no aporta ningún beneficio si esto no se acompaña de un manejo rápido y adecuado10. El sentir general de la Pediatría es una formación insuficiente para poder abordar cuestiones relacionadas con la salud mental en general y con la conducta suicida en particular12. Una adecuada formación es garante de una mejor calidad asistencial13, así como el hecho de disponer del tiempo adecuado en consulta para su abordaje14.
La integración de la salud mental en AP ya ha demostrado mejorar los resultados en la población pediátrica9,15. En nuestra muestra se puede observar cómo la derivación a los servicios especializados mejora de forma clara el pronóstico de estos pacientes.
En cuanto al uso de los recursos, nuestros resultados indican que los pacientes que desarrollan CA presentan una mayor utilización de los recursos asistenciales, tanto en AP como en el ámbito especializado. En comparación con la literatura internacional, aunque la mayoría de los adolescentes en riesgo consultan en AP en un período de 6 meses, solo una minoría accede a los servicios especializados de salud mental16. Esto sugiere que la AP representa un punto crítico de contacto para la identificación y derivación apropiada, aunque existe una brecha significativa en el acceso a los servicios especializados.
Nuestro estudio tiene sus fortalezas en la inclusión de una muestra amplia de pacientes, lo que permite una aproximación real a la práctica clínica habitual. La utilización de historias clínicas electrónicas como fuente de datos garantiza la recogida sistemática de información y reduce el sesgo de memoria. El análisis integra múltiples variables, permitiendo una visión global de la población de estudio y del circuito de atención sanitaria, especialmente del papel de la AP. Además, nuestro trabajo aborda un problema de alta relevancia clínica y de impacto creciente, aportando información útil para la mejora de la detección, coordinación asistencial y el diseño de estrategias preventivas.
En cuanto a las limitaciones de nuestro estudio, cabe destacar que no existe separación entre las diferentes formas de CA ni su intencionalidad. Además, existe un sesgo en la selección de los pacientes que podría haber sobreestimado la gravedad de los casos. También existe un sesgo observacional; el uso de la historia clínica como fuente de selección podría haber limitado la información recogida, que sería incompleta o inaccesible si parte del seguimiento se llevó a cabo en centros privados y/o extracomunitarios.
CONCLUSIONES
Nuestros resultados confirman que la identificación y el abordaje temprano de las alteraciones psiquiátricas en el entorno de la Pediatría de AP mejoran significativamente el pronóstico de estos pacientes. La AP desempeña un papel clave como primer filtro de contacto y referente principal en el seguimiento longitudinal de la infancia y la adolescencia. En nuestro estudio encontramos que un seguimiento estrecho y, especialmente, la derivación eficaz a SME desde el centro de salud se asocian de forma directa con una reducción del riesgo de CA.
Así mismo, subrayamos la necesidad urgente de fortalecer la AP mediante la dotación de recursos específicos, garantizando tiempos de consulta adecuados y formación continuada para los profesionales. Consideramos que establecer protocolos de cribado estandarizados en AP no solo permitiría una detección más eficiente de los casos graves, sino que optimizaría el uso de los recursos sanitarios, permitiendo una gestión más sostenible de la creciente demanda en salud mental infantojuvenil.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Todos los autores han contribuido de forma equivalente en la elaboración del manuscrito publicado.
Una versión previa de este estudio fue presentada en el congreso anual de la Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria, en Sevilla (España) en octubre de 2025.
ABREVIATURAS
AP: Atención Primaria · CA: conductas autoagresivas · CIE: Clasificación Internacional de Enfermedades · IC 95: intervalo de confianza del 95% · OR: odds ratio · SME: salud mental especializada.
BIBLIOGRAFÍA
- Kieling C, Buchweitz C, Caye A. Worldwide Prevalence and Disability From Mental Disorders Across Childhood and Adolescence: Evidence From the Global Burden of Disease Study. JAMA Psychiatry. 2024;81(4):347-56. https://doi.org/10.1001/jamapsychiatry.2023.5051
- Thapar A, Eyre O, Patel V, Brent D. Depression in Young People. Lancet. 2022;400(10352):617-31. https://doi.org/10.1016/S0140-6736(22)01012-1
- Mojtabai R, Olfson M. Trends in Mental Disorders in Children and Adolescents Receiving Treatment in the State Mental Health System. J Am Acad Child Adolesc Psychiatry. 2024;S0890-8567(24)01357-1. https://doi.org/10.1016/j.jaac.2024.08.008
- Liu RT, Walsh RFL, Sheehan AE, Cheek SM, Sanzari CM. Prevalence and Correlates of Suicide and Nonsuicidal Self-injury in Children: A Systematic Review and Meta-analysis. JAMA Psychiatry. 2022;79(7):718-26. https://doi.org/10.1001/jamapsychiatry.2022.1256
- Suárez AD, Espina CC. Principales patologías psiquiátricas en Urgencias Pediátricas. Pediatr Integral. 2024; XXVIII(2):103-08.
- Organización Mundial de la Salud. CIE-10: Clasificación internacional de enfermedades y problemas relacionados con la salud. 10.ª Rev. En: WHO [en línea] [consultado el 17/02/2026]. Disponible en https://platform.who.int/docs/default-source/mca-documents/policy-documents/guideline/NIC-CC-55-01-GUIDELINE-2018-esp-CIE-10-Volume2.pdf
- Gertner A, Easterly CW, DeSilva S, Shafer PR, Lombardi B, Hunt-Harrison T, et al. Changes in the Proportion of Office-Based Child and Adolescent Physician Visits Addressing Mental Health, 2005-2019. Psychiatr Serv. 2026;77(1):49-57. https://doi.org/10.1176/appi.ps.20240553
- Yonek J, Lee C, Harrison A, Mangurian C, Tolou-Shams M. Key Components of Effective Pediatric Integrated Mental Health Care Models: A Systematic Review. JAMA Pediatr. 2020;174(5):487-98. https://org/10.1001/jamapediatrics.2020.0023
- Vázquez López P, Armero Pedreira P, Martínez-Sánchez l, García Cruz JM, Bonet de Luna C, Notario Herrero F, et al. Autolesiones y conducta suicida en niños y adolescentes. Lo que la pandemia nos ha desvelado. An Pediatr. 2023;98:204-12. https://doi.org/10.1016/j.anpedi.2022.11.006
- Hua LL, Lee J, Rahmandar MH, Sigel EJ. Suicide and Suicide Risk in Adolescents. Pediatrics. 2024;153(1):e2023064800. https://doi.org/10.1542/peds.2023-064800
- Ministerio de Sanidad. Plan de acción para la prevención del suicidio 2025-2027. Madrid: Ministerio de Sanidad; 2024 [en línea] [consultado el 17/02/2026]. Disponible en https://www.sanidad.gob.es/areas/calidadAsistencial/estrategias/saludMental/docs/Plan_de_accion_para_la_prevencion_del_suicidio_2025_2027.pdf
- Díez Suárez A, Carballo JJ, Sánchez-Pina C. Acerca de la salud mental y el suicidio en niños y adolescentes. An Pediatr. 2023;98:401-92. https://doi.org/10.1016/j.anpedi.2023.04.003
- McMillan JA, Land M Jr, Leslie LK. Educación en residencia pediátrica y la crisis conductual y de salud mental: un llamado a la acción. Pediatrics. 2017;139(1):e20162141. https://doi.org/10.1542/peds.2016-2141
- Cooper S, Valleley RJ, Polaha J, Begeny J, Evans JH. Running out of time: physician management of behavioral health concerns in rural pediatric primary care. Pediatrics. 2006;118(1):e132-8. https://doi.org/10.1542/peds.2005-2612
- Glenn CR, Esposito EC, Porter AC, Robinson DJ. Evidence Base Update of Psychosocial Treatments for Self-Injurious Thoughts and Behaviors in Youth. J Clin Child Adolesc Psychol. 2019;48(3):357-92. https://org/10.1080/15374416.2019.1591281
- Sayal K, Yates N, Spears M, Stallard P. Service use in adolescents at risk of depression and self-harm: prospective longitudinal study. Soc Psychiatry Psychiatr Epidemiol. 2014;49(8):1231-40. https://doi.org/10.1007/s00127-014-0843-y