Vol. 28 - Num. 110
Originales
Mastocitosis cutánea: abordaje del mastocitoma solitario en Pediatría
Nicolás Arcos Castro
aResidente Dermatología. Facultad de Ciencias Médicas. Universidad de Santiago de Chile. Chile.
bResidente Pediatría. Pontificia Universidad Católica de Chile. Santiago. Chile.
cResidente Dermatología. Universidad de los Andes. Santiago. Chile.
dDermatóloga. Clínica Universidad de los Andes. Santiago. Chile.
Correspondencia: N Arcos. Correo electrónico: n.arcos.c@gmail.com
Cómo citar este artículo: Arcos Castro N, Busquets Guzmán C, Peirano Deck D, Aranibar Durán L. Mastocitosis cutánea: abordaje del mastocitoma solitario en Pediatría . Rev Pediatr Aten Primaria. 2026;28:[en prensa].
Publicado en Internet: 27-04-2026 - Número de visitas: 293
Resumen
La mastocitosis cutánea es una enfermedad infrecuente caracterizada por la proliferación clonal de mastocitos limitada a la piel, predominante en la edad pediátrica. El mastocitoma solitario es la segunda variante más frecuente y presenta curso benigno y autolimitado, por lo que su reconocimiento clínico es clave para evitar estudios invasivos innecesarios. Presentamos una paciente de 1 año y 6 meses, previamente sana, con lesión cutánea única lumbar de inicio en los primeros meses de vida. Presentó mácula-placa eritemato-marrón con ampolla secundaria a fricción y signo de Darier positivo, sin síntomas sistémicos. Se estableció un diagnóstico clínico de mastocitoma solitario. Recibió corticoide tópico, inhibidor de calcineurina y medidas generales, con evolución favorable. El mastocitoma solitario pediátrico es infrecuente, de inicio temprano y excelente pronóstico. El diagnóstico es clínico y el tratamiento, conservador, lo que permite evitar procedimientos innecesarios y orientar adecuadamente a la familia, así como hacer un seguimiento clínico a largo plazo.
Palabras clave
● Mastocitoma solitario ● Mastocitosis cutáneaINTRODUCCIÓN
Las mastocitosis son un grupo de neoplasias clonales con proliferación y acumulación de mastocitos1,2. Se dividen en cutáneas, cuando afectan solo a la piel, y sistémicas, con compromiso cutáneo y extracutáneo, pudiendo afectar médula ósea, hígado, bazo, ganglios linfáticos y tubo digestivo1,3.
En la edad pediátrica, cerca del 90% de la presentación es solo cutánea4. Un tercio de los casos en Pediatría están relacionados con mutaciones del gen KIT3-5. Suele aparecer en los primeros años de vida y regresa espontáneamente en la pubertad en el 80% de los casos5, con un pronóstico generalmente favorable3,5. Tiene una leve afectación mayor en hombres4.
Las formas clínicas más comunes son tres3,4: la mastocitosis maculopapular o antes conocida como urticaria pigmentosa, en el 70% de los casos, con su variante monomórfica y polimórfica; mastocitoma solitario o múltiple, en el 25% de los casos; y la mastocitosis cutánea difusa, en el 5% de los casos, variante muy poco común y más severa, pero que suele ser indolente, relacionada con un riesgo menor al 10% de anafilaxia4 y lesiones bulosas extensas3.
CASO CLÍNICO
Presentamos una paciente de sexo femenino, de un año y seis meses de edad, sin antecedentes mórbidos personales, sin uso de fármacos ni alergias y, como único antecedente familiar, madre asmática, primigesta, con antecedente de embarazo controlado, de término, cesárea electiva.
La madre indica que a los 2 meses de vida observa una lesión en la región lumbar baja tipo mácula eritematosa de no más de 5 mm de diámetro (Figura 1A). Con el tiempo, notan que en algunas ocasiones la lesión se torna más marrón, por lo que a los 9 meses consultan con un médico dermatólogo. Sin diagnóstico claro, se da tratamiento con corticoide tópico durante una semana y observación en los siguientes 6 meses, indicando que si no desaparece se debe estudiar con biopsia escisional de piel, con el objetivo de descartar malignidad. Con el tiempo, la lesión crece, por lo que buscan otra opinión médica. Ahora consultan por la misma lesión, pero de tamaño poco menos de 1 cm de diámetro. Además, refieren que luego de un viaje en auto de varias horas notan incomodidad de la paciente en la misma zona lumbar baja, justo donde hay roce del pañal. Al observar notaron una ampolla (Figura 1B). No tuvo fiebre ni otros síntomas sistémicos asociados. Al examen físico presenta signo de Darier positivo en la zona lumbar baja, sin otras lesiones mucosas ni cutáneas asociadas (Figura 1C). Dado diagnóstico de mastocitoma solitario, se indica mometasona 0,1% cada 12 horas crema durante una semana y tacrolimus ungüento 0,03% durante tres meses, además de medidas generales, como evitar el roce. La paciente presenta buena respuesta y sin nuevos signos inflamatorios de la lesión.
| Figura 1. Mastocitosis cutánea |
|---|
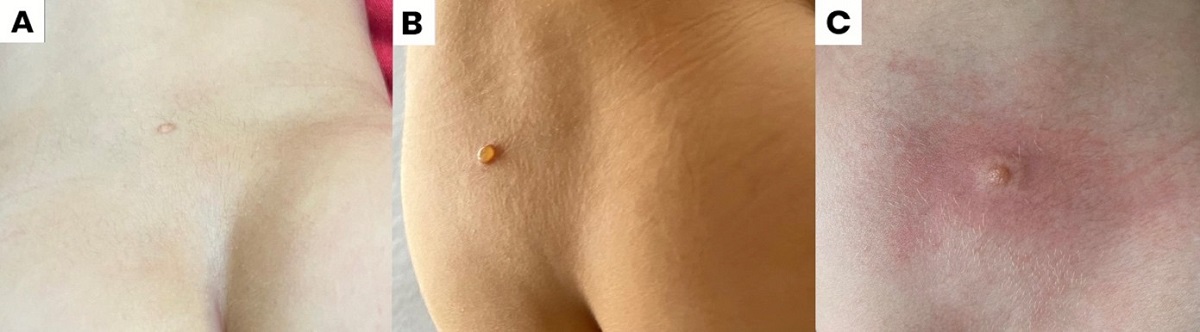 |
A. Lesión macular eritematosa en la región lumbar baja con episodios de hiperpigmentación intermitente. B. Ampolla de aproximadamente 1 cm de diámetro en la región lumbar baja; la lesión aparece luego de roce con pañal durante un viaje de varias horas en auto. C. La lesión se torna eritematosa y edematosa luego de fricción, signo de Darier positivo. |

DISCUSIÓN
Con una prevalencia estimada de 1-3 casos por cada 10 000 personas6, la mastocitosis cutánea es infrecuente a nivel mundial6. El mastocitoma solitario, segunda variante más común de la mastocitosis cutánea, suele ser una lesión única, o hasta 3 lesiones máximo, de tipo nodular o placa marrón, de no más de 10 cm de diámetro7, afectando principalmente el tronco y las extremidades6,7.
Su diagnóstico es clínico, se sospecha esta entidad según la edad de presentación, morfología y distribución típicas, además del signo de Darier, que se considera de elevado valor diagnóstico para esta patología, donde se produce eritema y edema al frotar la lesión3,8.
Sus manifestaciones son secundarias a su infiltración tisular y una liberación aberrante de mediadores mastocitarios, como histamina, prostaglandinas y leucotrienos5,8. Puede presentar síntomas locales, como prurito y signos inflamatorios de la lesión en el caso del mastocitoma solitario; en cambio, las formas sistémicas o extensas pueden presentar lesiones ampollares extensas, hepatoesplenomegalia, diarrea, dolor abdominal, hemorragia digestiva y anafilaxia3.
Los niveles de triptasa sérica, un marcador de carga mastocitaria, ayudan a identificar complicaciones sistémicas como el riesgo de anafilaxia en variantes más graves5. Solo en caso de duda diagnóstica se realiza biopsia de piel3, que muestra infiltrado dérmico de mastocitos, y se hace con precaución para evitar degranulación7; en niños, muy rara vez se solicita estudio de médula ósea3.
Dentro de sus diagnósticos diferenciales debemos tener en consideración el dermatofibroma, nevus de Spitz, nevus melanocítico congénito, xantogranuloma juvenil, histiocitosis, melanoma amelanótico y urticaria pigmentosa2,6.
Se debe educar a la familia explicándole su pronóstico benigno y las medidas preventivas, como evitar el roce y los cambios de temperatura3.
A pesar del carácter autolimitado de esta entidad, en casos sintomáticos, como nuestra paciente, quien presentaba incomodidad y prurito local, puede considerarse el uso de tratamiento tópico con corticoides o inhibidores de la calcineurina1. Esta terapia contribuye a la reducción de los síntomas, mejora el impacto cosmético y puede disminuir la actividad mastocitaria1. Se prefiere el uso de inhibidores de calcineurina, ya que carecen de los efectos adversos asociados a los corticoides, como atrofia cutánea o supresión del eje hipotálamo-hipofisis-adrenal2. Aunque la mayoría de los reportes disponibles describen el uso de pimecrolimus, también existen reportes que documentan la eficacia del uso de tacrolimus en el tratamiento de mastocitoma solitario9. Además, se puede usar un tratamiento sistémico como los antihistamínicos no sedantes, también en casos sintomáticos3.
Cabe señalar que tanto el uso de mometasona como tacrolimus en menores de 2 años tiene un carácter off-label. Nuestra indicación se fundamentó en una evaluación clínica individualizada, considerando cuidadosamente el riesgo-beneficio en función de la sintomatología de nuestra paciente.
El mastocitoma solitario tiene excelente pronóstico, remite en cerca del 92-94% de los casos10, sin evolucionar a mastocitosis sistémica, a diferencia de la mastocitosis cutánea maculopapular monomórfica tardía y la mastocitosis cutánea difusa, que deben tener seguimiento, ya que tienen riesgo de evolución a formas graves3.
Nuestro caso resulta ilustrativo para una buena compresión de médicos generales, médicos familiares, pediatras y dermatólogos, con una descripción clínica completa, morfológica y evolutiva, incluyendo el hallazgo de ampolla posfricción como elemento didáctico de alto valor. Además, subraya la relevancia de la educación familiar en el proceso diagnóstico, terapéutico y evolutivo del mastocitoma solitario, reforzando la importancia de una comunicación médico-familia efectiva en patologías pediátricas.
CONCLUSIONES
- El mastocitoma solitario en edad pediátrica es una forma infrecuente de mastocitosis cutánea pediátrica, de inicio temprano y curso benigno.
- El diagnóstico es principalmente clínico, apoyado en la morfología típica y signo de Darier positivo, reservándose los estudios complementarios para casos con duda diagnóstica o sospecha de compromiso sistémico.
- En la mayoría de los casos puede ser diagnosticada y manejada en Atención Primaria, evitando procedimientos diagnósticos y derivaciones innecesarias.
- El tratamiento es conservador, basado en medidas generales, terapias tópicas y sistémicas según cada caso, con excelente respuesta clínica. La elección del tratamiento requiere una valoración prudente. Nuestro caso, con tratamiento off-label, no debe interpretarse como práctica habitual sin las debidas consideraciones regulatorias y éticas locales.
- El pronóstico es favorable, con resolución espontánea en la mayoría de los casos y sin progresión a mastocitosis sistémica.
- Debemos brindar una adecuada orientación familiar sobre el mastocitoma solitario, explicando la benignidad típica del cuadro, la evolución esperada, los signos de alarma y los fundamentos para el manejo conservador y/o sintomático.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Todos los autores han contribuido de forma equivalente en la elaboración del manuscrito publicado. Los autores han remitido un formulario de consentimiento de los padres/tutores para publicar información de su hijo/a.
BIBLIOGRAFÍA
- Valent P, Akin C, Sperr WR, Horny HP, Arock M, Metcalfe DD, et al. New Insights into the Pathogenesis of Mastocytosis: Emerging Concepts in Diagnosis and Therapy. Annu. Rev. Pathol. Mech. Dis. 2023;18(1):361-86. https://doi.org/10.1146/annurev-pathmechdis-031521-042618
- Brockow K, Bent RK, Schneider S, Spies S, Kranen K, Hindelang B, et al. Challenges in the Diagnosis of Cutaneous Mastocytosis. Diagnostics (Basel). 2024;14(2):161. https://doi.org/10.3390/diagnostics14020161
- Nemat K, Abraham S. Cutaneous mastocytosis in childhood. Allergol Select. 2022; 6(5):1-10. https://doi.org/10.5414/ALX02304E
- Swarnkar B, Sarkar R. Childhood Cutaneous Mastocytosis: Revisited. Indian J Dermatol. 2023;68(1):121. https://doi.org/10.4103/ijd.ijd_264_22
- Giona F. Pediatric Mastocytosis: An Update. Mediterr J Hematol Infect Dis. 2021;13(1):1-9. https://doi.org/10.4084/MJHID.2021.069
- Ługowska H, Czarny J, Rydz A, Nowicki RJ, Lange M. Current Challenges in the Diagnosis of Pediatric Cutaneous Mastocytosis. Diagnostics (Basel). 2023;13(23):3583. https://doi.org/10.3390/diagnostics13233583
- Schaffer JV. Pediatric Mastocytosis: Recognition and Management. Am J Clin Dermatol. 2021;22(2):205-20. https://doi.org/10.1007/s40257-020-00581-5
- Madigan LM, Boggs NA, Rets AV, Gru AA, Tashi T, Wada DA, et al. Mastocytosis in the Skin: Approach to Diagnosis, Evaluation, and Management in Adult and Pediatric Patients. Am J Clin Dermatol. 2025;26(4):499-510. https://doi.org/10.1007/s40257-025-00947-7
- Chen S, Li Z, Wang L. Cutaneous mastocytoma associated with abundant eosinophil infiltration and flame figures. J Cutan Pathol. 2019;46(6):397-400. https://doi.org/10.1111/cup.13452
- Méni C, Bruneau J, Gerogin-Lavialle S, Saché de Peufeilhoux LL, Damaj G, Hadj-Rabia S, et al. Paediatric mastocytosis: A systematic review of 1747 cases. Br J Dermatolog. 2015;172(3):642-51. https://doi.org/10.1111/bjd.13567




